Хенофальк (Chenofalk)
💊 Состав препарата Хенофальк
✅ Применение препарата Хенофальк
Препарат отпускается по рецепту
⚠️ Государственная регистрация данного препарата отменена
Описание активных компонентов препарата
Хенофальк
(Chenofalk)
Приведенная научная информация является обобщающей и не может быть использована для принятия
решения о возможности применения конкретного лекарственного препарата.
Дата обновления: 2021.02.24
Владелец регистрационного удостоверения:
Код ATX:
A05AA01
(Хенодезоксихолевая кислота)
Лекарственная форма
|
Препарат отпускается по рецепту |
Хенофальк |
Капсулы 250 мг: 50 или 100 шт. рег. №: П N013151/01-2001 |
Форма выпуска, упаковка и состав
препарата Хенофальк
25 шт. — упаковки ячейковые контурные (2) — пачки картонные
25 шт. — упаковки ячейковые контурные (4) — пачки картонные.
Фармакологическое действие
Средство, способствующее растворению желчных камней. Хенодезоксихолевая кислота является физиологической желчной кислотой системы печеночно-кишечной рециркуляции. Тормозит синтез холестерина в печени, что приводит к снижению уровня холестерина в желчи. Снижает литогенный индекс желчи, увеличивает пул желчных кислот. Повышает растворимость холестерина в желчи. Вызывает постепенное полное или частичное растворение холестериновых камней в желчном пузыре и протоках.
Количественно и качественно изменяет желчь: увеличивается объем секретируемой желчи с повышением концентрации конъюгированных желчных кислот, снижается соотношение триоксихолевых и диоксихолевых желчных кислот, повышается концентрация гликохолевой кислоты по сравнению с таурохолевой, концентрация фосфолипидов увеличивается.
Фармакокинетика
После приема внутрь быстро и практически полностью всасывается из ЖКТ. В ходе энтерогепатической циркуляции метаболизируется с образованием литохолевой кислоты. Метаболиты выделяются с калом.
Показания активных веществ препарата
Хенофальк
Холестериновые желчные камни (размер не более 15-20 мм) в желчном пузыре (заполненный камнями не более чем наполовину), при невозможности их удаления хирургическим или эндоскопическим методами.
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Применяют внутрь. Рекомендуемая суточная доза составляет 15-18 мг/кг. Частота и длительность применения зависят от показаний и эффективности лечения.
Максимальная суточная доза — 1.5 г.
Побочное действие
Редко: диарея, приступы желчной колики, повышение уровня трансаминаз в сыворотке крови, аллергические реакции (зуд, кожная сыпь).
Противопоказания к применению
Повышенная чувствительность к хенодезоксихолевой кислоте; кальцификация камней, острый холецистит, холангит, острый и хронический гепатит, язвенная болезнь желудка и двенадцатиперстной кишки в фазе обострения, воспалительные заболевания пищевода, желудка, кишечника; язвенный колит, синдром мальабсорбции; печеночная и/или почечная недостаточность; беременность.
Применение при беременности и кормлении грудью
Противопоказано применение при беременности.
Во время лечения женщины детородного возраста должны применять меры контрацепции.
Применение при нарушениях функции печени
Противопоказано применение при остром и хроническом гепатите, печеночной недостаточности.
Применение при нарушениях функции почек
Противопоказано применение при почечной недостаточности.
Особые указания
В период лечения необходимо контролировать функциональное состояние печени.
У пациентов с ожирением эффективность данного средства ниже, поэтому на фоне терапии следует стремиться к уменьшению массы тела.
Лекарственное взаимодействие
При одновременном применении колестирамин, колестипол и алюминийсодержащие антациды связывают хенодезоксихолевую кислоту в кишечнике, уменьшая ее клиническую эффективность.
При одновременном применении хенодезоксихолевая кислота усиливает эффект гипогликемических средств.
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Описание препарата Хенофальк (капсулы, 250 мг) основано на официальной инструкции, утверждено компанией-производителем в 2005 году
Дата согласования: 13.07.2005
Особые отметки:
Содержание
- Действующее вещество
- ATX
- Фармакологическая группа
- Нозологическая классификация (МКБ-10)
- Состав и форма выпускa
- Фармакологическое действие
- Фармакологическое действие
- Фармакодинамика
- Показания
- Противопоказания
- Применение при беременности и кормлении грудью
- Способ применения и дозы
- Побочные действия
- Взаимодействие
- Меры предосторожности
- Производитель
- Условия хранения
- Срок годности
- Аналоги (синонимы) препарата Хенофальк
Действующее вещество
ATX
Фармакологическая группа
Состав и форма выпускa
| Капсулы | 1 капс. |
| хенодеоксихолевая кислота | 250 мг |
| вспомогательные вещества: кукурузный крахмал; стеарат магния; двуокись кремния |
в блистере 25 шт.; в коробке 2 или 4 блистера.
Фармакологическое действие
Тормозит синтез холестерина в печени, снижает активность ГМГ-КоА редуктазы.
Тормозит синтез холестерина в печени, снижает активность ГМГ-КоА редуктазы.
Фармакодинамика
Уменьшает содержание холестерина в желчи; изменяет соотношение желчных кислот и холестерина за счет повышения содержания хенодеоксихолевой кислоты (ХДХЛ) в общем пуле желчных кислот. Увеличивает объем секретируемой желчи: повышает уровень конъюгированных и уменьшает соотношение триокси- и диоксихолевых желчных кислот, повышает содержание гликохолевой кислоты по сравнению с таурохолевой, увеличивает концентрацию фосфолипидов.
Показания
Холестериновые желчные камни в желчном пузыре, подготовка к литотрипсии и холецистэктомии.
Противопоказания
Гиперчувствительность, кальциноз камней, острый холецистит, холангит, гепатит, цирроз печени, болезнь Крона, язвенная болезнь желудка и двенадцатиперстной кишки (в фазе обострения), язвенный колит, воспалительные заболевания пищевода, желудка, кишечника, синдром мальабсорбции, печеночная и/или почечная недостаточность, беременность.
Применение при беременности и кормлении грудью
Препарат противопоказан при беременности.
Способ применения и дозы
Внутрь, капсулы проглатывают целиком, не разжевывая, в суточной дозе 15 мг/кг массы тела. Оптимальный терапевтический эффект достигается при приеме всей суточной дозы вечером, перед сном. Возможны также следующие схемы приема препарата:
— 3 капс. в сутки — 1 капс. утром, 2 капс. вечером;
— 4 капс. в сутки — 1 капс. утром, 3 капс. вечером;
— 5 капс. в сутки — 2 капс. утром, 3 капс. вечером.
Продолжительность терапии зависит от величины и состава камней и составляет от 3 мес до 2–3 лет. В случае сохранения размера камней в течение 6 мес продолжение лечения нецелесообразно.
После успешного лечения у больных с выраженной предрасположенностью к желчно-каменной болезни рекомендуется в профилактических целях каждый 3-й месяц принимать по 1 капс. в день в течение 1 мес. При комбинированной терапии с урсодеоксихолевой кислотой (Урсофальк) оба препарата назначают в дозе 7–8 мг/кг однократно вечером.
Побочные действия
Реклама: ООО «РЛС-Патент», ИНН 5044031277
Диарея, желчная колика, повышение уровня трансаминаз в сыворотке крови, аллергические реакции.
Взаимодействие
Эффективность препарата ослабляют холестирамин, колестипол и алюминийсодержащие антациды (связывают ХДХК в кишечнике и препятствуют ее всасыванию), поэтому одновременный прием их нецелесообразен.
Меры предосторожности
Лечение проводят под врачебным наблюдением. Для контроля эффективности рекомендуется каждые 6 мес проводить рентгенологическое и ультразвуковое исследование желчевыводящих путей, в конце первого месяца и затем каждые 2–3 мес определять активность трансаминаз, щелочной фосфатазы и уровень билирубина в сыворотке крови (при увеличении этих показателей выше нормы спектр исследования функции печени должен быть расширен).
Следует строго соблюдать регулярность приема Хенофалька. После перерыва в лечении продолжительностью 3–4 нед курс лечения следует начинать заново.
Не рекомендуется принимать препарат одновременно с антацидами и холестирамином.
Во время лечения препаратом женщины детородного возраста должны принимать меры по предупреждению беременности.
Производитель
Dr. Falk Pharma GmbH
Условия хранения
В сухом, защищенном от света месте, при комнатной температуре.
Хранить в недоступном для детей месте.
Срок годности
5 лет.
Не применять по истечении срока годности, указанного на упаковке.
Описание проверено
-
Крылов Юрий Федорович
(фармаколог, доктор медицинских наук, профессор, академик Международной академии информатизации)
Опыт работы: более 34 лет
Аналоги по действующему веществу не найдены.

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Автор статьи
Ибраева Екатерина Анатольевна
,
Профессия: провизор
Название вуза: Пермская государственная фармацевтическая академия (ПГФА)
Специальность: фармация
Стаж работы: 6 лет
Диплом о фармацевтическом образовании: 105924 3510869 рег. номер 31955
Места работы: преподаватель ПГФА на кафедре Управления и экономики фармации, провизор в аптеке, заведующая аптекой, провизор сервиса Мегаптека
Все авторы
Содержание
- РЛС
- МНН
- Состав
- От чего помогает препарат?
- До еды или после еды принимать лекарство?
- Дозировка
- Противопоказания
- Совместимость с алкоголем
- Побочное действие
- Псиллиум или Мукофальк: что лучше?
- Мукофальк или Фитомуцил
- Мукофальк или Дюфалак: что лучше?
- Форлакс или Мукофальк: что лучше?
- Краткое содержание
Запор – распространенная проблема, причины которой варьируются от неправильного питания до наличия заболевания. Например, синдрома раздраженного кишечника, который наблюдается у 13% населения планеты.
При снижении числа дефекаций и изменении консистенции стула в первую очередь необходимо добавить в жизнь физическую нагрузку и изменить характер питания. В частности, добавить в рацион пищевые волокна. Если же такие меры не работают, на помощь придут лекарственные средства.
Провизор расскажет о препарате Мукофальк: ознакомит с его составом, показаниями к применению, правилами приема и противопоказаниями, а также сравнит с аналогами.
РЛС
Согласно РЛС (Регистру лекарственных средств), Мукофальк является слабительным средством растительного происхождения. Лекарство отпускается из аптек без рецепта врача.
МНН
Мукофальк — растительный препарат с МНН (международным непатентованным наименованием) оболочка семян подорожника овального.
Состав
Мукофальк – слабительное средство растительного происхождения. В основе препарата лежат оболочки семян подорожника, богатые пищевыми волокнами нескольких типов и растительной слизью. При попадании в кишечник растительные компоненты действуют следующим образом:
- Поглощают воду и увеличиваются в объемах, что приводит к механическому расширению стенок кишечника, активации его движения и выведению отходов;
- Образуют гель, который обволакивает стенки кишечника, тем самым смягчая стул и облегчая опорожнение;
- Стимулируют рост собственной микрофлоры кишечника (пребиотический эффект), а также поглощают вещества, ответственные за диарею (энтеросорбирующий эффект);
- Связывают желчные кислоты в кишечнике, снижая уровень холестерина.
Мукофальк – порошок (гранулы) для приготовления раствора, который принимается внутрь. Для придания ему необходимых свойств в составе присутствуют вспомогательные вещества. Например, апельсиновый ароматизатор для улучшения вкуса. С полным списком компонентов можно ознакомиться в источнике «Мукофальк: инструкция по применению взрослым и детям с 12 лет».
От чего помогает препарат?
Как уже выяснилось выше, главное действие препарата Мукофальк – слабительное. Теперь разберемся, для чего Мукофальк применяется. Как говорит инструкция, гранулы Мукофальк назначаются при:
- Хронических запорах;
- Заболеваниях, при которых необходимо создание мягкой консистенции стула: при геморрое, анальных трещинах, в послеоперационный период;
- Повышенном уровне холестерина (в качестве дополнения к основной терапии).
Согласно стандартам лечения запора, пищевые волокна подорожника (псиллиум) – средство, показанное при первых симптомах проблемы. Если пищевые волокна не приносят должного эффекта и симптомы запора сохраняются, то на помощь приходят более «серьезные» слабительные средства.
По решению врача лекарство Мукофальк может также применяться в дополнение к лечению ожирения, сахарного диабета второго типа и воспалительных заболеваний кишечника.
До еды или после еды принимать лекарство?
Схема приема Мукофальк зависит от цели применения и типа заболевания. Перед началом терапии важно ознакомиться с некоторыми аспектами.
Мукофальк: до или после еды
Мукофальк принимают в любое удобное время. Исключение составляют случаи, когда лекарство назначено в дополнение к лечению повышенного уровня холестерина, ожирения или сахарного диабета. Тогда препарат рекомендуется принимать за 15-30 минут до еды. Прием Мукофалька и других лекарств должен осуществляться с разницей как минимум в 40 минут.
Мукофальк: как разводить
Мукофальк находится в виде гранул в пакетиках. «Мукофальк: инструкция по применению взрослым и детям с 12 лет», сообщает о двух способах приготовления раствора:
- Содержимое пакетика Мукофальк растворяют в стакане холодной воды (150 мл), размешивают и выпивают;
- Содержимое пакетика Мукофальк растворяют в стакане теплой воды (150 мл) и выстаивают до образования желе, после чего съедают желеобразную массу.
Мукофальк: как долго можно принимать
Курс приема устанавливает врач. В зависимости от показаний, продолжительность лечения варьируется от нескольких дней до постоянного приема.
Можно ли принимать Мукофальк при беременности
Мукофальк при беременности принимать можно, если врач считает такое назначение целесообразным.
Дозировка
Мукофальк, как правило, назначают взрослым и детям старше 12 лет по 1 пакетику или 1 мерной ложке препарата от 2 до 6 раз в день в зависимости от показания.
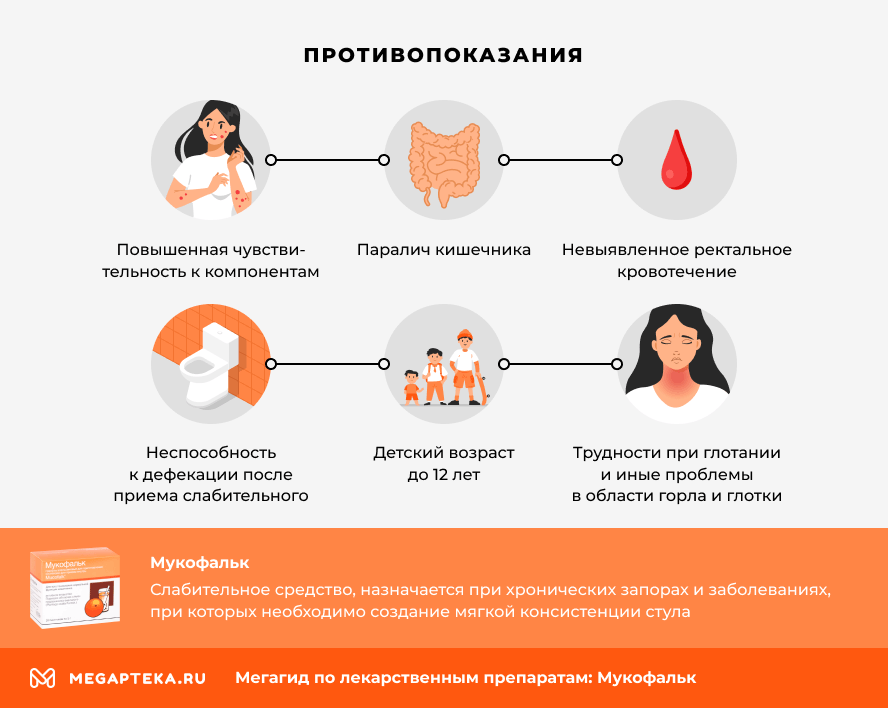
Противопоказания
- Повышенная чувствительность к компонентам препарата;
- Проблемы со стулом продолжительностью более 2 недель;
- Невыявленное ректальное кровотечение;
- Неспособность к дефекации после приема слабительного;
- Трудности при глотании и иные проблемы в области горла и глотки;
- Стойкое сужение пищевода, желудочно-кишечного тракта или кардии (перегородки между пищеводом и желудком);
- Кишечная непроходимость, в том числе потенциальная;
- Паралич кишечника;
- Пороки развития с увеличением толстой кишки;
- Детский возраст до 12 лет.
Совместимость с алкоголем
В инструкции по применению препарата Мукофальк нет информации о совместимости с алкоголем. Для эффективного лечения и снижения риска побочных реакций врачи рекомендуют отказаться от спиртных напитков во время терапии.
Побочное действие
Входящие в состав препарата оболочки семян подорожника содержат аллергены, поэтому возможны аллергические реакции: зуд, ринит, конъюнктивит, бронхоспазм и в некоторых случаях — анафилактический шок. В отдельных случаях отмечались усиление метеоризма и появление чувства переполнения в области живота.
Псиллиум или Мукофальк: что лучше?
Псиллиум – наименование пищевых волокон, выделенных из оболочек семян подорожника. В ассортименте аптеки присутствует широкий выбор лекарств с данным компонентом (полных аналогов Мукофальк), а также биологически активных добавок.
Разница между Мукофальк и БАД Псиллиум заключается в количестве выполненных требований, необходимых для государственной регистрации.
В случае биологически активной добавки (БАД) производителю достаточно получить информацию о безопасности средства, не имея сведений об эффективности. Если действие лекарства направлено на лечение, то БАД на оздоровление или восполнение недостатка полезных веществ.
Мукофальк или Фитомуцил
Фитомуцил – это биологически активная добавка к пище со слабительным эффектом. В составе средства содержится два действующих вещества: оболочки семян подорожника и мякоть плодов сливы – натуральные источники пищевых волокон.
БАД Фитомуцил работает по идентичному механизму: пищевые волокна попадают в кишечник и набухают, после чего размягчают стул и активизируют работу органа для эвакуации содержимого. Фитомуцил разрешен для детей с 3 лет, а также беременным и кормящим женщинам.
Для лечения запоров и других состояний, связанных с необходимостью слабительного эффекта, рекомендуется остановить выбор на Мукофальк. Для восстановления работы кишечника при легких нарушениях можно выбрать Фитомуцил. Предварительно необходимо проконсультироваться с врачом.
Мукофальк или Дюфалак: что лучше?
Дюфалак – слабительное лекарственное средство. В основе препарата лежит вещество – лактулоза. Активный компонент работает по иному механизму, но также увеличивает объем кишечного содержимого, тем самым стимулируя перистальтику кишечника и размягчение стула. Кроме того, лактулоза способствует росту полезной микрофлоры кишечника и подавляет потенциально опасную.
В отличие от Мукофалька, Дюфалак:
- Выпускается в форме сиропа во флаконе и пакетиках;
- Дополнительно применяется для лечения печеночной энцефалопатии (нарушения функций головного мозга у больных с печеночной недостаточностью) за счет утилизации аммиака;
- Разрешен детям с рождения;
- Обладает меньшим количеством противопоказаний;
- Слабительный эффект Дюфалака наступает через 2-3 дня после приема. В сравнении, действие Мукофалька наступает через 12-24 часа (максимальный эффект через 2-3 дня).
Оба препарата успешно применяются для лечения запоров. Несмотря на безрецептурный отпуск, для подбора правильной терапии рекомендуется обратиться к врачу.
Форлакс или Мукофальк: что лучше?
Форлакс – осмотическое слабительное средство с макроголом в составе. Препарат препятствует обратному всасыванию жидкости из кишечника, увеличивая объем содержимого, что размягчает стул и активизирует перистальтику. При этом Форлакс:
- Применяется только при запорах;
- Выпускается в отдельной дозировке для детей с 6 месяцев до 8 лет;
- Противопоказан при воспалительных заболеваниях кишечника и боли в животе невыясненного происхождения;
- Оказывает слабительный эффект, который выражен в течение 24-48 часов после приема;
- Не подходит для продолжительной терапии (более 3 месяцев);
- Чаще вызывать расстройство электролитного баланса (при длительном применении выводит натрий и калий) и обезвоживание.
Согласно стандартам лечения запора, макрогол (действующее вещество Форлакс) – один из препаратов первой линии, назначаемых при неэффективности диеты и лекарств на основе псиллиума. Чтобы совершить правильный выбор слабительного средства, рекомендуется обратиться к врачу.
Краткое содержание
- Мукофальк – слабительное средство растительного происхождения.
- Гранулы Мукофальк назначаются при хронических запорах и заболеваниях, при которых необходимо создание мягкой консистенции стула, а также при повышенном уровне холестерина (в качестве дополнения к основной терапии).
- Схема приема Мукофальк зависит от цели приема и заболевания.
- Мукофальк имеет противопоказания и побочные действия.
- Псиллиум – это наименование пищевых волокон, выделенных из оболочек семян подорожника.
- Для восстановления работы кишечника при легких нарушениях можно выбрать Фитомуцил.
- Мукофальк и Дюфалак успешно применяются для лечения запоров.
- Согласно стандартам лечения запора, Макрогол (действующее вещество Форлакс) – один из препаратов первой линии, назначаемых при неэффективности диеты и лекарств на основе псиллиума.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
от 770 ₽
Желчнокаменная болезнь (ЖКБ) (cholelithiasis; синоним калькулезный холецистит) — заболевание, обусловленное наличием конкрементов в желчном пузыре и желчных протоках.
Частота образования желчных камней увеличивается с возрастом, достигая 45-50% у женщин старше 80 лет. У мужчин желчные камни встречаются в 3-5 раз реже, у детей — крайне редко. Только в 20% случаев желчные камни существуют бессимптомно («немые» конкременты).
Существует два основных механизма образования желчных камней — печеночно-обменный и пузырно-воспалительный. Печеночно-обменный механизм заключается в формировали желчных камней вследствие таких факторов, как несбалансированное питание с преобладанием в рационе грубодисперсных животных жиров (свиного, бараньего, говяжьего) в ущерб растительным; нейроэндокринные нарушения, в частности, связанные с дисфункцией эндокринной системы возрастного характера и гипофункцией щитовидной железы; нарушения жирового обмена с увеличением массы тела, поражения печеночной паренхимы токсического и инфекционного генеза; гиподинамия и застой желчи. В результате печень продуцирует так называемую литогенную желчь, т.е. способную образовывать холестериновые или смешанные камни. При пузырно-воспалительном механизме желчные камни формируются под влиянием воспалительного процесса в желчном пузыре, приводящего к физико-химическим сдвигам в составе желчи (дисхолии). Изменение рН желчи в кислую сторону, характерное для любого воспаления, приводит к уменьшению защитных свойств коллоидов, в частности белковых фракций желчи, переходу мицеллы билирубина из взвешенного состояния в кристаллическое. При этом образуется первичный кристаллизационный центр с последующим наслоением других ингредиентов желчи, слизи, эпителия и др.
Желчь, желчный пузырь и их функции в организме
Желчный пузырь представляет собой полый орган, располагающийся в воротах печени и обеспечивающий накопление образующейся в печени желчи.
Желчь представляет собой состоящий из желчных кислот, белков, фосфолипидов, холестерина, электролитов, билирубина и некоторых других компонентов секрет клеток печени (гепатоцитов). Она необходима для качественного переваривания пищи, прежде всего, жиров.
Желчь в печени образуется постоянно, но между приемами пищи она накапливается в желчном пузыре. Прием жирных и/или щелочных (например, молочных) продуктов и их попадание в тонкую кишку является стимулом для сокращения желчного пузыря и истечения скопившейся в нем желчи в тонкую кишку через общий желчный проток.
Виды камней (конкрементов) и причины их образования
Конкременты представляют собой плотные образования, состоящие из кристаллов холестерина, билирубина, солей кальция в различных пропорциях. В зависимости от того, какой из названных компонентов преобладает, выделяют холестериновые, бурые и черные пигментные и смешанные конкременты.
Основным компонентом холестериновых конкрементов являются кристаллы холестерина, образующиеся в результате изменения физико-химических свойств и застоя в желчном пузыре. Они достаточно мягкие и нормализация свойств желчи (повышение содержания в ней желчных кислот) обеспечивает их постепенное растворение.
Существует два основных механизма образования желчных камней — печеночно-обменный и пузырно-воспалительный. Печеночно-обменный механизм заключается в формировали желчных камней вследствие таких факторов, как несбалансированное питание с преобладанием в рационе грубодисперсных животных жиров (свиного, бараньего, говяжьего) в ущерб растительным; нейроэндокринные нарушения, в частности, связанные с дисфункцией эндокринной системы возрастного характера и гипофункцией щитовидной железы; нарушения жирового обмена с увеличением массы тела, поражения печеночной паренхимы токсического и инфекционного генеза; гиподинамия и застой желчи. В результате печень продуцирует так называемую литогенную желчь, т.е. способную образовывать холестериновые или смешанные камни. При пузырно-воспалительном механизме желчные камни формируются под влиянием воспалительного процесса в желчном пузыре, приводящего к физико-химическим сдвигам в составе желчи (дисхолии). Изменение рН желчи в кислую сторону, характерное для любого воспаления, приводит к уменьшению защитных свойств коллоидов, в частности белковых фракций желчи, переходу мицеллы билирубина из взвешенного состояния в кристаллическое. При этом образуется первичный кристаллизационный центр с последующим наслоением других ингредиентов желчи, слизи, эпителия и др.
Черные пигментные конкременты могут формироваться как в желчном пузыре, так и в желчных протоках у пациентов, склонных к разрушению (гемолизу) красных кровяных телец (эритроцитов) и/или страдающих циррозом печени. Они состоят из пигментного полимера, карбонатов и фосфатов кальция, а потому достаточно твердые. Образование бурых пигментных конкрементов инициируется обусловленным бактериями и/или паразитами воспалительным процессом в желчных ходах. Конкременты мягкие, замазкоподобные, поскольку состоят из билирубината кальция и кальциевых мыл (пальмитина, стеарина).
Актуальность проблемы желчнокаменной болезни
Желчнокаменная болезнь занимает одно из ведущих мест среди заболеваний органов пищеварения в мире. Только за океаном, в Северной Америке, около 20-30 миллионов взрослого населения или каждые пятый мужчина и третья женщина имеют это заболевание. В конце прошлого века в Канаде ежегодно регистрировалось около 130 тысяч обращений к врачу по поводу желчнокаменной болезни и проводилось около 80 тысяч удалений желчного пузыря (холецистэктомий). Это в 6-7 раз больше чем в Великобритании и Франции.
Данный вид операций по частоте выполнения занимает «почетное» второе место, несмотря на то, что лишь у каждого пятого пациента с желчнокаменной болезнью имеются клинические проявления болезни, чаще всего в виде приступов желчной колики. В Европе и Северной Америке наиболее часто (около 85% случаев) встречаются холестериновые конкременты, а потому в дальнейшем желчнокаменная болезнь будет рассматриваться как обусловленная данным видом конкрементов заболевание.
Факторы риска образования холестериновых конкрементов
Женский пол, ожирение, особенно развивающееся в период полового созревания, генетически обусловленные нарушения жирового обмена, сахарный диабет, прием снижающих уровень холестерина (гиполипидемических) препаратов, прежде всего из группы фибратов, гормональных контрацептивов, частые беременности, быстрое снижение массы тела в результате диетических ограничений способствуют выделению клетками печени желчи с измененными свойствами (относительно более высоким содержанием холестерина и меньшим – желчных кислот). Специалисты называют такую желчь литогенной.
Указанные изменения физико-химических свойств желчи может возникать и при различных заболеваниях (гранулематозный илеит, больше известный как болезнь Крона, склеродермия), избыточном заселении тонкой кишки болезнетворными микроорганизмами и/или после удаления (резекции) подвздошной кишки (основного места всасывания желчных кислот), тяжелых гепатитах и циррозах печени, протекающих с застоем желчи в желчных ходах. Кроме того образованию литогенной желчи способствует регулярный прием некоторых лекарственных препаратов (холестипол, холестирамин), способных нарушать всасывание желчных кислот. В случае указанных заболеваний и состояний основная причина образования холестериновых конкрементов — уменьшение всасывания желчных кислот и их возврата в печень со снижением продукции и внутрипеченочной циркуляции желчи. При этом уровень холестерина в выделяемой желчи становится относительно более высоким.
Независимо от начального пускового фактора, перенасыщение желчи холестерином приводит к его осаждению в виде микрокристаллов. Слипанию кристаллов холестерина способствует образующаяся клетками внутренней (слизистой) оболочки желчного пузыря содержащаяся особое вещество (муцин) слизь. Облегчает процесс образования конкрементов застой желчи в пузыре вследствие нарушения его структуры (врожденные или приобретенные деформации) и/или функции.
Если в течение достаточно продолжительного, исчисляющегося годами, времени сохраняются литогенные свойства желчи и нарушения ее эвакуации из желчного пузыря, в его просвете постепенно происходит агрегация и уплотнение (при участии слизи) микрокристаллов холестерина и их превращение в конкремент. Ежегодно холестериновый конкремент увеличивается в среднем на 1-2 мм.
У четырех из пяти пациентов с желчнокаменной болезнью симптомы заболевания могут достаточно длительное время (годы и даже десятилетия) отсутствовать, а потому нередко конкременты являются случайной диагностической находкой во время ультразвукового исследования по поводу совершенно иных жалоб.
Типичным проявлением желчнокаменной болезни является так называемая желчная колика, боль в правом подреберье, реже – «под ложечкой». Иногда боль может проводиться в область сердца, что требует исключения такого грозного заболевания, как инфаркт миокарда (обязательна электрокардиограмма!). Наиболее часто возникает у пациентов с большими (2 и более сантиметра) конкрементами и/или их скоплениями в желчном пузыре после приема большого количества жирной пищи в вечернее, ночное время.
Боль достаточно интенсивная, отдает в спину, правое плечо, шею, быстро достигает своего максимума, длится в течение 1-3 часов. Боль уменьшается самостоятельно или под влиянием снимающих спазм препаратов и анальгетиков постепенно, в среднем в течение 60 минут, до ощущения тяжести, дискомфорта. Встречается вариант желчной колики с внезапным появлением и исчезновением боли. Выраженная боль может сопровождаться тошнотой, не приносящей облегчения рвотой. Повышение температуры тела и озноб возможны, но нехарактерны. Приступы желчной колики имеют различную периодичность: безболевой период может длиться как несколько дней, так и несколько лет (особенно на фоне соблюдения пищевых ограничений). Боль связана с нарушением оттока желчи из желчного пузыря вследствие закупорки выхода конкрементом и/или спазма пузырного мышечного сфинктера.
Пациент во время приступа желчной колики нередко беспокоен, напряжен, старается выбрать (часто безуспешно) положение тела, при котором интенсивность боли минимальна. Отмечается болезненность живота в правом подреберье, усиливающаяся при глубоком вдохе. В большинстве случаев желчная колика не сопровождается желтушностью кожных покровов и слизистых.
Диагностика
Диагностика желчнокаменной болезни в период приступа желчной колики достаточно проста и основывается на характерных жалобах и истории развития заболевания и результатах осмотра пациента врачом. К вспомогательным, позволяющим верифицировать заболевание, методам относят ультразвуковое исследование желчного пузыря, обзорную рентгенографию, рентгенконтрастную холецистографию, билиарную гепатографию, рентгеновскую или ЯМР-томографию, эндоскопическую ретроградную холангиопанкреатографию. Каждый из названных методов имеет свои показания и противопоказания к проведению.
Ультразвуковое исследование позволяет уточнить анатомо-топографическое состояние желчного пузыря и желчных протоков (размеры, форма, деформация т.п.), оценить толщину их стенок, выявить в просвете конкременты (количество, размеры, подвижность) и/или сгущение желчи. Если проводить ультразвуковое исследование дважды: натощак и через 30-60 минут после приема стимулирующих сокращение желчного пузыря продуктов или веществ (яйцо, хлеб с маслом, щелочная минеральная вода или молоко, ксилит или сорбит, др.), то можно оценить сократительную способность органа. Именно так наиболее правильно диагностировать известную многим дискинезию желчного пузыря, а точнее билиарного (выводящего желчь) тракта. Второй термин более корректный, поскольку дискинезия обусловлена не только нарушением сократительной способности желчного пузыря, но специфических мышечных структур (сфинктеров), контролирующих выход желчи из желчного пузыря и общего желчного протока. Указанная процедура небезопасна для пациентов с желчнокаменной болезнью, поскольку может спровоцировать приступ желчной колики, а потому целесообразность ее проведения у них весьма сомнительна.
Обзорная рентгенография правого подреберья как метод диагностики желчнокаменной болезни не имеет в настоящее время самостоятельного значения, поскольку позволяет выявить лишь те конкременты, которые содержат большое количество солей кальция (так называемые рентгенпозитивные конкременты). Именно поэтому метод используется в качестве вспомогательного в выборе адекватной тактики лечения пациентов с желчнокаменной болезнью.
Рентгенконтрасное исследование с введением внутрь или в вену выделяемого печенью и накапливающегося в желчном пузыре контраста по диагностической значимости не уступает, а, по мнению некоторых специалистов, превосходит ультразвуковое исследование. Однако непереносимость входящего в состав контраста йода, тяжелая сердечная недостаточность, желтуха вследствие закупорки желчевыводящих путей является противопоказанием для проведения указанных диагностических исследований.
Выявить конкременты в желчном пузыре можно и при помощи рентгеновской или ЯМР-томографии, однако диагностическая значимость этих методик существенно не отличается от ультразвукового исследования, а стоимость выше, они редко используется в рутинной диагностике желчнокаменной болезни.
Эндоскопическая ретроградная холангиография — метод позволяющий обнаруживать конкременты в желчных протоках, а потому проводится в тех случаях, когда имеются клинические признаки желчнокаменной болезни, а рутинным методом (ультразвуковое исследование) не удается обнаружить конкременты ни желчном пузыре, ни в протоках.
Билиарная сцинтиграфия – метод радиоизотопной диагностики, который при желчнокаменной болезни в основном используется для того, чтобы провести дифференциальную диагностику между острым и хроническим холециститом.
Многомоментное дуоденальное зондирование не только позволяет выявить билиарную дискинезию, но оценить свойства желчи, а значит еще до появления конкрементов в желчном пузыре установить ее литогенность (склонность к образованию конкрементов). На то, что желчь (порция В) обладает литогенными свойствами указывает снижение холато/холестеринового коэффициента (соотношения повышающих растворимость холестерина желчных кислот и собственно холестерина) или обнаружение в одном поле зрения нативного препарата желчи более 10 кристаллов холестерина и билирубината кальция.
Изменения клинического анализа крови, других биохимических показателей крови для желчнокаменной болезни, в первую очередь, бессимптомного течения не характерны, а потому имеют низкую диагностическую значимость. При уже имеющихся конкрементах в желчном пузыре имеются несколько вариантов ведения пациента.
Если конкременты были обнаружены случайно и не беспокоят пациента – большинство специалистов склоняются к тому, что не следует предпринимать активных лечебных действий. Пациенту разъясняются основные положения его пищевого поведения и рациона, которые позволят замедлить процесс образования новых конкрементов или их увеличение, а также снизят вероятность появления желчной колики – основного клинического проявления желчнокаменной болезни.
Общим принципом диетотерапии является частый дробный прием пищи (до 5-6 раз в день), в одни и те же часы с учетом индивидуальной переносимости продуктов. Противопоказан прием большого количества пищи в вечернее и ночное время. Энергетическая ценность пищи 2500-2900 ккал/сутки, содержание в ней белков, жиров, углеводов и витаминов должно быть сбалансированным.
Важным является снижение (вплоть до исключения) в пищевом рационе доли животных жиров и увеличение растительных. Последние легче эмульгируются желчью, что облегчает процесса переваривания и всасывания жиров в тонкой кишке. Кроме того, растительный жир стимулирует обмен веществ в печеночных клетках (гепатоцитах), повышая объем образуемой ими желчи и уменьшая при этом ее литогенность.
Среди продуктов, содержащих животный белок, предпочтение должно отдаваться нежирным сортам мяса (говядина, птица, кролик, рыба).
Увеличение потребления растительной клетчатки (отруби, овощи (тыква, свекла, различные виды капусты, арбузы и т.п.) и фрукты (абрикос, слива, хурма и т.д.).
Достаточное (не менее 2 литров) потребление жидкости, в особенности щелочной минеральной воды (без газа), также рекомендовано пациентам с желчнокаменной болезнью.
К продуктам, потребление которых следует резко ограничить и даже исключить, относят острые блюда, приправы, жареную, жирную, копченую пищу, изделия из теста, особенно сдобного, мясные и рыбные бульоны, газированные и холодные напитки, орехи, кремы. Продукты, содержащие большое количество холестерина (печень, мозги, яичные желтки, бараний и говяжий жиры и др.) также противопоказаны.
Пациентам с избыточной массой тела рекомендуется ее снижать.
В большинстве случаев «немой» желчнокаменной болезни соблюдение означенных рекомендаций позволяет избежать приступов желчной колики.
Что же делать, если все же развился приступ желчной колики?
Не следует паниковать, помните, колика может исчезнуть и без специального лечения
Повышение двигательной активности, изменение положения тела, как правило, не уменьшает интенсивность боли и не устраняет ее. Горячая грелка, хотя и может снизить боль и даже устранить приступ, не должна прикладываться к правому подреберью, во избежание развития серьезных осложнений; можно ограничиться теплым (пуховым) платком. Следует вызвать врача (скорую помощь) и до прибытия медиков можно попытаться устранить приступ приемом устраняющих спазм препаратов: дротаверин (известного многим под названием но-шпа) внутрь или внутримышечно или папаверин 2 мл внутримышечно; если пациенту ранее вводился атропин или платифиллин и не было никаких неблагоприятных эффектов, один из них может быть введен внутримышечно (в отдельном шприце) наряду с дротаверином или папаверином.
Самостоятельно использовать аналгетики (анальгин 50% — 2 мл, баралгин — 5 мл) пациентам с желчной коликой в большинстве случаев нецелесообразно, поскольку, уменьшая боль, они лишь стушевывают клиническую картину, создавая картину мнимого благополучия. Эти препараты могут назначаться врачом, который в дальнейшем сможет проконтролировать состояние пациента.
Пациентам с желчнокаменной болезнью (независимо от того, имеются клинические проявления или нет) нельзя с лечебной целью проводить так называемое «слепое» дуоденальное зондирование, или дюбаж, поскольку эта процедура может спровоцировать или усилить желчную колику. Следует быть весьма осторожными и при приеме весьма популярных у населения препаратов растительного происхождения с желчегонным эффектом на основе силимарина, бессмертника, шиповника, зверобоя. Они также могут стать инициатором желчной колики.Методы лечения желчнокаменной болезни
Современные варианты лечения желчекаменной болезни можно разделить на хирургические, терапевтические и различные сочетания методов.
Наиболее радикальным и признанным золотым стандартом лечения является метод лапароскопической холецистэктомии, когда через маленькие проколы передней брюшной стенки под наркозом пациенту удаляется желчный пузырь вместе с конкрементами. Недостатком этого метода является снижение качества жизни пациентов после удаления желчного пузыря, однако рецидивы заболевания бывают достаточно редко.
Органосохраняющим хирургическим методом лечения является лапароскопическая холецистолитотомия.
Лапароскопическая холецистолитотомия – вариант малоинвазивного органосохраняющего лечения ЖКБ
В настоящее время в мире происходит бурное развитие лапароскопической хирургической технологии, приведшее к тому, что в ряде областей, в частности в хирургии желчного пузыря, она практически полностью вытеснила традиционный «открытый» подход. К преимуществам лапароскопической хирургии относятся ее минимальная инвазивность, отличный косметический эффект, а также то, что вследствие оптического увеличения до 8 раз работа протекает в условиях микрохирургии, обеспечивая высокую прецизионность операции.
Основой предполагаемой программы является возможность выполнения лапароскопической микрохирургической операции — удаления конкрементов из желчного пузыря, что одномоментно решает проблему камненосительства, с одновременным проведением медикаментозной литолитической терапии и коррекцией питания для профилактики ближайших и отдаленных рецидивов.
Основными недостатками существующих методов лечения (за исключением удаления желчного пузыря) является довольно широкий круг противопоказаний, обусловливающий применимость их у 1/5 — 1/3 больных, а также невысокая надежность достижения результата — освобождения от камненосительства, а в случае чисто медикаментозной терапии большая длительность лечения. Интересным представляется метод контактного литолиза, однако в настоящее время он находится фактически на стации эксперимента. Препарат, применяемый для этого — метил-терт-бутил-эфир не разрешен для клинического применения ни в США, ни в нашей стране.
Предложенная методика — лапароскопическая холецистолитотомия в сочетании с медикаментозной литолитической терапией в значительной степени свободна от перечисленных недостатков. Ее техническая простота делает возможной ее легкую осуществимость в любом учреждении, имеющем опыт эндоскопических операций.
Сохраняя функционирующий орган, мы получаем гарантированное одномоментное освобождение больного от камненосительства. Одновременно проводимая медикаментозная литолитическая терапия с коррекцией питания должна обеспечить профилактику рецидивов.
Обнадеживающим представляется тот факт, что в серии больных, получавших сходную схему терапии (контактный литолиз МТВЕ + поддерживающая терапия урсодезоксихолевой кислотой по 10 мг/кг/сутки в течение 3 месяцев) у 80% больных не было рецидивов заболевания [Allen et al, 1985]. Представляется вероятным, что после освобождения от камненосительства методом лапароскопической хирургии с одновременной литолитической терапией уровень рецидивов не будет выше, тем более, что промывание пузыря в процессе операции позволит убрать и преципитаты слизи и протеина и пигментные гранулы, которые неизбежно остаются после химического литолиза и которые могут являться ядрами литогенеза.
Лапароскопическая холецистолитотомия – техника операции
Лапароскопическая холецистолитотомия осуществляется через три прокола, два из которых имеют длину по 5 мм, а один, в области пупка — 10 мм (через него удаляется камень).
В области дна желчного пузыря делается разрез длиной около 10 мм, через который вводится оптическая система. Осматривается внутренняя поверхность желчного пузыря, выявляется желчный камень. После этого камень захватывается щипцами. На разрез накладывается несколько тонких рассасывающихся швов с применением микрохирургической техники. На этом операция заканчивается.
Преимущества:
Используя данную методику, получаем одномоментное гарантированное избавление больного от камненосительства.
Сохраняем функционирующий орган.
Данная методика может быть применена у больных с любым типом камней, любого размера и количества.
Применение лапароскопической технологии позволяет получить хороший косметический эффект.
Методика может быть применена у больных с патологией печени, почек, при наличии хронического холецистита.
После осуществления процедуры не остается фрагментов камней, сгустков слизи, протеина и пигментных гранул как ядер литогенеза.
При появлении рецидива всегда остается возможность выполнить лапароскопическую холецистэктомию.
Недостатки:
Несмотря на минимальную инвазивность, процедура является оперативным вмешательством.
Схема организации лечебного процесса
Больные проходят обследование — сонографию и возможно сцинтиграфию с определением сократимости пузыря, а также обшее обследование, включая полный комплекс лабораторных данных, необходимый для оперативного вмешательства. Из лабораторных данных особенное внимание, должно быть обращено на ферменты, отражающие печеночную функцию. Так же по показаниям выполняется обследование кишечника для исключения энтероколита (учитывая развитие диареи как осложнение терапии литолитиками).
За одну-две недели до эндоскопической процедуры целесообразно начать терапию литолитиками, как для изменения биохимии желчи в аспекте предоперационной подготовки, так и для определения переносимости лечения препаратами.
В день операции пациенты госпитализируются. Под общей анестезией им выполняется лапароскопическая холецистолитотомия. На 1-2 сутки пациенты выписываются под наблюдение гастроэнтеролога.Сонографический мониторинг осуществляется один раз в 3-6 месяцев. Питание больных обычное при проведении терапии литолитиками.
Также возможно применение терапевтических методов лечения ЖКБ.
А. Химические методы:
прием внутрь препаратов желчных кислот (литолитическая терапия);
прямое контактное растворение конкрементов с использованием специальных средств, водимых в просвет желчного пузыря с помощью дренажей и катетеров.
Б. Физические методы:
разрушение конкрементов за счет мощного направленного ультразвукового воздействия из источника, находящего вне тела пациента (экстракорпоральная литотрипсия);
разрушение конкрементов путем непосредственного пульсового воздействия лазерного или ультразвукового излучения из источника, находящегося внутри человеческого организма (интракорпоральная литотрипсия);
эндоскопическая инструментальная (специальные петли) фрагментация конкрементов, находящихся в общем желчном протоке.
Литолитическая терапия основана на использовании лекарственных препаратов, уменьшающих литогенные свойства желчи за счет снижения содержания в ней холестерина и повышения — желчных кислот. Этим эффектом обладают желчные кислоты: первичная — хенодезоксихолевая и вторичная — урсодезоксихолевая. На их основе и созданы лекарственные препараты хенофальк (хенохол, хеносан, хенодиол) и урсофальк (урсосан, урсодиол, урсо-100). Комбинация хено- и урсодезоксихолевой кислот получила название литофальк. Эти препараты назначаются при наличии холестериновых рентгеннегативных (не видны на обзорной рентгенограмме правого подреберья) конкрементов менее 15 мм. Обязательным условием, обеспечивающим эффективность такого лечения, является функционирующий желчный пузырь, полное или более чем на половину его опорожнение после еды.
Хенодезоксихолевую кислоту назначают из расчета 12-15 мг на кг массы пациента в сутки. Урсодезоксихолевую кислоту назначают из расчета 10-12 мг на кг массы пациента в сутки. Всю суточную дозу принимают вечером, запивая 150-200 мл жидкости. Литофальк назначают в сходной с урсофальком дозе. Продолжительность лечения (в зависимости от размеров и количества конкрементов) может составлять 1-2 года. На фоне приема хенодезоксихолевой, чаще чем урсодезоксихолевой кислоты у пациента может возникать послабление стула вплоть до поноса. Возможно преходящее повышение специфических ферментов, отражающих повреждение печени (трансаминаз), которое, однако, в подавляющем большинстве случаев не требует отмены. В процессе лечения препаратами желчных кислот пациенты периодически (раз в 1-2 месяца) должны подвергаться ультразвуковому исследованию и раз в 6-9 месяцев – рентгеновскому обследованию желчного пузыря с котрастированием желчновыводящих путей средством, принимаемым внутрь.
Данный метод лечения в настоящее время применяется редко из-за дороговизны, малой эффективности (5-7 %) и частых рецидивов заболевания.
Проведение химического растворения конкрементов желчными кислотами противопоказано пациентам с тяжелым поражением печени (цирроз, хронический гепатит), частые приступы желчной колики в течение последних нескольких лет, которые плохо поддаются лечению устраняющими спазм препаратами, беременность или желание женщины иметь ребенка в период лечения, тяжелое ожирение, нарушение процесса пищеварения и всасывания пищи различной природы. Даже при тщательном отборе пациентов для проведения литолитической терапии ее эффективность редко превышает 60-70%. После прекращения лечения весьма вероятен рецидив желчнокаменной болезни, в первую очередь у пациентов, которые не откорректировали свой режим и рацион питания.
Прямое контактное растворение холестериновых желчных камней проводится путем чрезкожной (под контролем компьютерной томографии) пункции желчного пузыря (холецистотомии) с введением через специальную канюлю в его просвет специальных растворов, состав которых определяется видом конкрементов. Этот метод в основном применим для растворения пигментных (черных и бурых) конкрементов. Данная манипуляция технически сложна, достаточно высок риск попадания желчи в брюшную полость с развитием желчного перитонита, возможна непереносимость входящих в литолитическую смесь компонентов. В настоящее время технически возможно введение литолитической смеси в желчный пузырь через катетер, посредством дуоденоскопа, что позволяет снизить риск вышеназванных осложнений. Для различных видов конкрементов эффективность контактного химического растворения колеблется от 60% до 90% случаев, однако данный метод не разрешен к применению в клинической практике.
Экстракорпоральная литотрипсия ультразвуковыми волнами ударной мощности относится к физическому методу удаления конкрементов и имеет практически те же показания к проведению, что и литолитическая терапия желчными кислотами. При этом допускается больший (до 25 мм) размер конкрементов, но они должны быть единичными (не более трех). Наличие конкремента в общем желчном протоке, а тяжелое общее состояние пациента, склеротические изменения желчного пузыря и внепеченочных желчных протоков являются противопоказаниями к проведению данного вида терапии. Обычно проводят один, два, значительно реже три сеанса экстракорпоральной литотрипсии. Данный метод эффективен в 30-50% случаев. После удачного дробления крупных конкрементов осколки должны быть подвергнуты растворению с использованием хенодезоксихолевой и/или урсодезоксихолевой кислоты. Данный метод лечения длителен, затратен и возможен только в крупных специализированных хирургических центрах Москвы и Санкт-Петербурга.
Эндоскопическая инструментальная фрагментация конкрементов проводится в специализированном хирургическом отделении в случае если конкремент из желчного пузыря попал в общий желчный проток и вызвал его закупорку. Во многих случаях эта, проводимая с помощью дуоденоскопа, эндоскопическая манипуляция позволяет избежать полостной хирургической операции.
Профилактика
К средствам профилактики желчнокаменной болезни относят устранение факторов риска (см. выше), и в первую очередь избыточной массы тела, соблюдение режима и рациона питания, которые снизят вероятность образования конкрементов (справедливости ради следует упомянуть, что профилактическое значение диетических мероприятий признается не всеми специалистами).
Аналоги Мукофальк
Товары из категории — Желудок, кишечник, печень
Инструкция по применению
Цена в интернет-аптеке WER.RU: от 825
Фармакологические свойства
Мукофальк считается слабительным фармпродуктом, который содержит натуральные компоненты. Наполняющие состав элементы приводят в норму функционирование кишечного отдела, предупреждает застой и затвердевание продуктов жизнедеятельности организма. После воздействия препарата каловые массы правильно удаляются из организма, улучшая качество жизни человека.
В структуру изделия входят семена подорожника. Они содержат гидрофильные волокна. После того, как эти вещества попали в желудочный тракт, начинается активное впитывание ними воды. Через некоторое время материалы заметно увеличиваются. В итоге, они способны превысить собственную массу в 40 раз. Таким образом, Мукофальк быстро растворяет фекалии и выводит их из биосистемы. При этом активизирует процесс перистальтики стенок кишечного отдела.
Немаловажную роль играют полезные бактериальные формы. Благодаря терапевтическому средству они быстро распространяются в кишечном тракте. Основной компонент фармпродукта не всасывается в кровяную субстанцию. Вещество не приводит к привыканию, не имеет никакой пищевой ценности.
Состав и упаковка выпуска
Фармизделие содержит основной ингредиент в виде порошковой смеси семян подорожника. Вспомогательными веществами считаются — соединение декстрина, натрия сахарината, натрия цитрата и другие материалы. Лекарство Мукофальк производится в форме гранул. Из них готовят раствор. Полученную массу принимают внутрь.
Показания к применению
Медикамент выписывают при развитии запоров, которые протекают в хронической форме, СРК, для терапевтического воздействия на понос различного генеза. Доктор вправе назначать вещество при патологиях, которые требуют быстрого и легкого освобождения организма от каловых масс. К таким заболеваниям относят геморрой, трещины в месте заднего прохода, период после хирургического вмешательства. Однако, выписывать лекарство Мукофальк вправе только высококвалифицированный медспециалист.
Международная классификация болезней (МКБ-10)
K58 СРК;
K59.0.0* Запор гипо- и атонического типа;
K59.1 Понос функциональный;
K60 Трещина и свищ в месте анального отверстия и прямой кишки;
Z100* КЛАСС XXII Хирургическая практика;
Z98.8 Прочие послехирургические состояния уточненного типа.
Побочные эффекты
В инструкции по применению описываются вторичные признаки после введения средства. Они проявляются в виде анафилактического шока, спазма бронхов, повышенного газообразования, чувства переполненности живота. Также у больного регистрируются аллергенные реакции, которые возникают на фоне повышенной сенситивности к компонентам фармпродукта. При возникновении таких или подобных симптомов следует немедленно прекратить прием вещества Мукофальк и обратиться в больницу. Изменять схему терапии вправе только опытный квалифицированный эксперт. Самолечение способно спровоцировать не только серьезные осложнения, но и развитие параллельных заболеваний.
Противопоказания
Средство запрещено использовать лицам, которые больны сахарным диабетом, протекающим в тяжелой форме, при дисфункции электролитно-водного процесса, ярко выраженной непроходимости кишечного отдела или возможности ее возникновения. Не желательно вводить медикамент при аллергических реакциях, деструкции пищевода — сужении, кровотечениях ректальных, причина развития которых не выяснена. Запрещено выписывать медикамент несовершеннолетним лицам до 12 лет.
Применение при беременности
Инструкция по применению указывает на возможность вводить препарат пациенткам, которые вынашивают ребенка, или кормят его грудью. При использовании вещества никаких акцидентных признаков не выявлено. Однако, больная должна посоветоваться с доктором. Применению вещества должно предшествовать тщательное медицинское обследование.
Способ и особенности применения
Фармпродукт принимают как суспензию. Ее рекомендуется приготовить, ведь препарат продается в виде гранул. Чтобы получить смесь, рекомендуется содержимое пакетика высыпать в емкость. После этого вещество надо залить водой комнатной температуры. Мешать средство нужно непрерывно, чтобы медикамент полностью растворился. Мукофальк выпивают сразу же после приготовления.
Дозировку медикамента назначает врач в индивидуальном порядке. В основном употребляют по 1 пакетику от 2 до 6 раз в день в зависимости от состояния пациента, сложности протекания заболевания, проявления возможных побочных эффектов или других факторов. Пациенту надо помнить о том, что человек, принимающий суспензию, обязан употреблять до 1,5 л воды в 24 часа. Также немаловажную роль играет взаимодействие вещества с другими средствами. Продукт нельзя вводить вместе с антидиарейными медикаментами, материалами, которые способны ухудшать моторику кишечного отдела.
Мукофальк разрешается принимать независимо от употребления пищи. Однако, его нежелательно использовать перед сном, лучше делать это на протяжении дня. Между процедурами должен быть перерыв в полчаса или час. Как показывает практика, средство производит должный эффект на организм при запорах. Это же отмечают беременные пациентки, больные, перенесшие операции.
Взаимодействие с другими лекарствами
Изделие не желательно использовать вместе с фармпродуктами, которые относятся к противодиарейным веществам. Это способно ухудшить состояние пациента. В инструкции указывается на несовместимость лекарства с материалами, понижающими моторику пищеварительного отдела. В противном случае развивается непроходимость тракта.
Исследования показали, что компоненты, входящие в состав изделия, способны ухудшать процесс внедрения таких элементов, как литий и железо. Больном рекомендуется выдерживать перерыв от полчаса до часа между приемами слабительного и средства с указанными элементами. Если у человека диагностирован сахарный диабет, который зависит от инсулина, то норму последнего следует уменьшить. Готовить суспензию Мукофальк нужно в стерильных условиях. Вода и емкости должны быть чистыми. После использования лекарства все пакетики утилизируют.
Передозировка
Известны инциденты введения значительного количества средства. При этом регистрировались — метеоризм, болезненные ощущения в животе, чувство наполненности кишечника. Если больной принял слишком много медикамента, то ему следует немедленно обратиться к доктору. На первых порах принимают много воды. Она поможет устранить из организма лишние компоненты препарата. Чтобы не произошло подобных инцидентов, применению должен предшествовать осмотр врачей, медицинское обследование. Только на основе этих данных и клинической картины медспециалист вправе определить точный диагноз и назначить оптимальную норму вещества.
В больнице при передозировке медперсонал проводит такое лечение, которое поможет снять болезненные симптомы и возобновить нормальную жизнедеятельность организма. Применение лекарств без ведома доктора способно спровоцировать тяжелые последствия.
Аналоги
Если слабительное средство по каким-то причинам не подходит больному, то легко найти альтернативный фармпродукт. Изменять схему лечения вправе квалифицированный медработник. Человек должен тщательно изучить информационный вкладыш, описание препарата, только после этого приступать к употреблению медикамента. Эффект от принимаемого средства будет зависеть от многих факторов. В список аналогов входят — Дефенорм, Файберлекс, материалы из подорожника. Несмотря на то, что многие из продуктов содержат природные компоненты, их все равно рекомендуется принимать с внимательностью.
Условия реализации
Мукофальк продается в аптечных пунктах по рецепту.
Условия хранения
В инструкции указываются особенности сберегания препарата. Его рекомендуется содержать в месте, к которому нет доступа несовершеннолетним лицам, солнечному свету. Температурный режим 25°С. Срок годности — 3 года.
Цены на Мукофальк в Москве
Заберите заказ в в аптеке
WER (г. Москва)
Цена: от 825 руб.
