Суть и технология метода экстракорпорального оплодотворения (ЭКО)
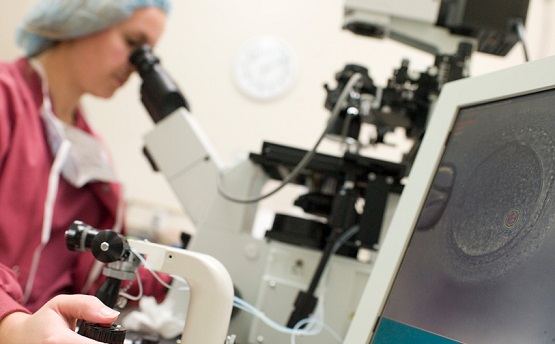
При экстракорпоральном оплодотворении женская яйцеклетка оплодотворяется спермой партнера в лаборатории в определенных условиях – «в пробирке». Эмбрионы, полученные после оплодотворения яйцеклеток, переносят в матку для имплантации и наступления беременности.
В каких случая показано экстракорпоральное оплодотворение?
Мужское бесплодие:
- астенозооспермия (снижение подвижности сперматозоидов);
- олигозооспермия (снижение количества сперматозоидов);
- тератозооспермия (нарушение нормального строения сперматозоидов);
- обструктивная азооспермия (отсутствие сперматозоидов в эякуляте из-за «закупорки» семявыносящих протоков). В этом случае сперматозоиды могут быть получены с помощью пункции придатков яичек и яичек, а при выраженных нарушениях может быть использована сперма донора;
Женское бесплодие
- отсутствие или непроходимость маточных труб;
- ановуляция (недостаточность яичников, выражающаяся в отсутствии созревания фолликулов и овуляции);
- поздний репродуктивный возраст (при истощении функции яичников может потребоваться использовать яйцеклетки донора или донорские эмбрионы);
- во всех случаях безуспешного лечения бесплодия (эндометриоз, нарушения овуляции и т.д.) другими методами (лапароскопия, назначение гормональных препаратов и т.д.). Использование других методов лечения бесплодия до обращения к методу ЭКО не должно затягиваться на годы и превышать 9-12 месяцев с момента установления диагноза;
- при патологии матки, которую нельзя скорректировать (отсутствие матки или выраженные пороки ее развития, нарушение роста слизистой оболочки полости матки) возможно использование суррогатного материнства, когда эмбрион переносится в полость матки не своей «генетической маме», а другой женщине («суррогатной маме»), которая по предварительно заключенному договору его вынашивает и рожает.
- Бесплодие неясного генеза
Генетические нарушения, которые могут быть переданы ребенку при спонтанной беременности или неселективном переносе эмбрионов. В этих случаях проводится ПГД (преимплантационная генетическая диагностика). Яйцеклетки или эмбрионы тестируются на наличие определенного генетического нарушения и переносятся только здоровые.
Подготовка к экстракорпоральному оплодотворению
Хотя экстракорпоральное оплодотворение имеет высокую вероятность успешного исхода, существуют некоторые недостатки:
- высокая стоимость процедуры (но можно сделать ЭКО бесплатно по полису ОМС);
- потенциальный риск развития побочных эффектов и осложнений, связанных с применяемыми лекарственными препаратами и инвазивными процедурами;
- увеличение частоты наступления многоплодной беременности, преждевременных родов;
- существует вероятность внематочной беременности, однако она меньше, чем при других способах лечения бесплодия.
Женщинам, которым предстоит экстракорпоральное оплодотворение, стоит обсудить с лечащим врачом и партнером все возможные риски, преимущества и альтернативы до начала лечения (протокола).
В некоторых случаях, прежде чем перейти к экстракорпоральному оплодотворению, возможно применение менее дорогих и инвазивных методов лечения (например, индукции овуляции, искусственной инсеминации).
Этапы экстракорпорального оплодотворения
Подготовительный этап.
Обследование:
- спермограмма;
- исследование уровня гормонов в крови (женщине);
- обследование на инфекции, передающиеся половым путем, в том числе гепатиты В и С, сифилис, ВИЧ (женщине и мужчине);
- анализ крови на так называемые TORCH инфекции (краснуха, вирусы герпеса, цитомегаловирус, токсоплазма), которые могут вызвать пороки развития плода (женщине);
- заключение терапевта об отсутствии противопоказаний к процедуре.
Объем необходимого обследования сообщит лечащий врач. Полный список анализов для ЭКО можно посмотреть здесь.
И обучение пары:
Партнерам разъясняется содержание и последовательность этапов протокола, техника выполнения инъекций препаратов.
Основные этапы протоколов ЭКО:
- стимуляция яичников (стимуляция роста нескольких фолликулов);
- получение яйцеклеток (пункция фолликулов) и спермы;
- оплодотворение яйцеклеток спермой;
- выращивание (культивирование) эмбрионов;
- перенос эмбрионов в полость матки;
- поддержка II фазы (лютеиновой) в стимулированном цикле;
- контроль результатов (наступления беременности).
Часто беременность наступает с первой попытки ЭКО. Иногда требуется более чем одна попытка экстракорпорального оплодотворения прежде, чем наступит беременность.
Первый этап ЭКО: стимуляция яичников
Первый этап экстракорпорального оплодотворения предполагает применение препаратов, стимулирующих рост нескольких фолликулов и позволяющих контролировать время их созревания.
Существуют разные схемы (протоколы) стимуляции, могут быть использованы различные препараты. Режим стимуляции (протокол, препараты, дозы препаратов) подбирается индивидуально.
В некоторых случаях экстракорпоральное оплодотворение возможно и без стимуляции роста нескольких фолликулов (ЭКО в естественном цикле), тогда может быть получен только один фолликул.
Ниже приводятся примеры наиболее часто используемых протоколов стимуляции яичников, которые могут отличаться от того, который будет рекомендован.
1. Иногда, прежде чем начать протокол, назначают оральные контрацептивы. Противозачаточное средство предохраняет женщину от действия собственных гормонов, стимулирующих овуляцию.
В других случаях рекомендуют принимать препараты эстрогенов и/или прогестерона для регуляции менструального цикла и подготовки слизистой оболочки полости матки (эндометрия), или даже препаратов мужских половых гормонов (андрогенов) при сниженном овариальном резерве (генетически заложенного запаса яйцеклеток в яичниках).
Лекарственные препараты индивидуально назначает лечащий врач. В любом случае обоим партнерам рекомендуется начать прием препаратов фолиевой кислоты и других витаминов за три месяца до процедуры.
В так называемом «длинном протоколе», чаще с 21 дня менструального цикла, женщина начинает делать себе подкожные инъекции препаратов агониста (то есть аналога) гонадотропин рилизинг гормона (аГТРГ).
Агонист как бы «занимает место» своего собственного гормона, который отвечает за продукцию других половых гормонов, приводящих к созреванию фолликула и овуляции. Это делается для подавления действия собственных половых гормонов.
С наступлением менструации приступают непосредственно к стимуляции роста фолликулов. На второй-третий день после наступления менструации выполняется УЗИ малого таза для оценки состояния яичников и эндометрия, по показаниям проверяют уровень гормонов в крови.
Нормальные результаты свидетельствуют о готовности к стимуляции. К продолжающимся уколам препаратов аГТРГ добавляют инъекции препаратов фолликулостимулирующего гормона (ФСГ), которые женщина также может делать себе сама.
Через несколько дней стимуляции вновь делают УЗИ, оценивая состояние яичников, рост фолликулов и слизистой оболочки полости матки. В зависимости от результатов доза фолликулостимулирующего гормона может быть изменена. УЗИ, а иногда анализ крови, повторяют несколько раз за время стимуляции.
Цель стимуляции – получить несколько фолликулов диаметром 17-18 мм. Количество фолликулов зависит от ресурса яичников (овариального резерва), уровня гормонов и других индивидуальных особенностей. В большинстве случаев получают более двух фолликулов, иногда больше двадцати.
Когда данные УЗИ свидетельствуют о зрелости фолликулов, назначается инъекция триггера (стимулятора) овуляции, и через 35-36 часов после этого укола производят пункцию фолликулов для забора яйцеклеток.
2. Другая наиболее часто встречающаяся схема стимуляции – протокол с применением антагонистов («противников») гонадотропин рилизинг гормона (антГТРГ), который часто называют «короткий протокол».
Начиная с второго-третьего дня цикла, женщина начинает делать себе уколы препаратов фолликулостимулирующего гормона (ФСГ) для стимуляции роста фолликулов. Аналогично предыдущей схеме проводится УЗИ контроль роста фолликулов и слизистой оболочки полости матки.
При определенном размере фолликулов (или на шестой-седьмой день стимуляции) к уколам ФСГ добавляют инъекции препаратов антагонистов ГТРГ, которые временно блокируют выработку собственного гормона в головном мозге. Это делается для предотвращения преждевременной овуляции.
Дальнейший план действий такой же, как и в «длинном» протоколе: УЗИ-контроль фолликулы, после того как они «готовы», делается инъекция триггера овуляции, а затем пункция яичников и забор яйцеклеток.
Побочные эффекты стимуляции яичников
При проведении стимуляции и росте большого числа фолликулов может возникнуть существенное увеличение яичников, что приводит к вздутию живота и дискомфорту, развитию синдрома гиперстимуляции яичников (СГЯ).Синдром гиперстимуляции яичников в тяжелой форме развивается менее чем в 1% случаев, в основном при количестве фолликулов более двадцати.
Помимо рвоты и болей, в животе, брюшной или плевральной полости скапливается жидкость, кровь сгущается. В такой ситуации может потребоваться госпитализация для интенсивной терапии. Риск синдрома гиперстимуляции яичников можно уменьшить, прервав протокол стимуляции, если уровень эстрогенов в крови слишком высок или при УЗИ видно много фолликулов.
Протокол можно прервать до введения триггера овуляции или после взятия яйцеклеток.
В последнем случае яйцеклетки годны для экстракорпорального оплодотворения. Они могут быть заморожены для использования в последующем или оплодотворены спермой партнера – тогда замораживают полученные эмбрионы. Поскольку симптомы гиперстимуляции яичников достигают максимума на третий-пятый день после пункции фолликулов, решение о заморозке эмбрионов откладывают до этого момента.
Второй этап ЭКО: пункция фолликулов
Через 35-36 часов после инъекции триггера овуляции проводится процедура пункции яичников. Врач вводит во влагалище УЗ-датчик и визуализирует яичники с фолликулами. Затем по специальному проводнику вдоль датчика вводит иглу, которая через задний свод влагалища попадает в каждый фолликул и последовательно забирает (аспирирует) их содержимое вместе с яйцеклетками, которое тут же передается эмбриологу.
Эмбриолог под микроскопом находит в содержимом фолликулов яйцеклетки, оценивает их качество и поддерживает при определенной температуре до начала оплодотворения. В зависимости от количества фолликулов процедура пункции длится 15-30 минут. Женщина все это время находится в состоянии общей анестезии.
После пункции фолликулов женщина несколько часов остается под наблюдением. Могут появиться боли и спазмы внизу живота и кровянистые выделения из влагалища. Если симптомы сохраняются дольше суток, необходимо обратиться к лечащему врачу, поскольку они могут быть связаны с синдромом гиперстимуляции или внутренним кровотечением.
Нежелательно в день пункции управлять автомобилем и выполнять работу, требующую концентрации внимания и физических усилий.
Пока женщине проводят пункцию яичников, ее партнер в специально отведенном помещении путем мастурбации получает в стерильный контейнер сперму. Перед сдачей спермы половое воздержание у мужчины должно быть не менее двух, но не более пяти дней.
Третий этап ЭКО: оплодотворение
После взятия яйцеклеток в лабораторных условиях – «в пробирке» – они смешиваются с определенным образом обработанной спермой партнера. Обычно оплодотворяются более 50% яйцеклеток. В случаях мужского бесплодия может потребоваться проведение процедуры ИКСИ (интрацитоплазматическая инъекция сперматозоида в цитоплазму яйцеклетки), когда сперматозоид вводится внутрь яйцеклетки. Оплодотворение при ИКСИ наступает в 50-70% случаев.
Четвертый этап ЭКО: выращивание (культивирование) эмбрионов.
На следующие сутки после оплодотворения эмбриолог может определить, сколько яйцеклеток оплодотворилось и сколько эмбрионов образовалось. Далее эмбрионы продолжают расти и развиваться в инкубаторе в специализированной эмбриологической среде. За ними наблюдает и « ухаживает» эмбриолог. По мере роста некоторые эмбрионы могут остановиться в развитии или начать отставать от других.
Пятый этап ЭКО: перенос эмбрионов в полость матки
Через два-пять дней после взятия яйцеклеток (день переноса определяется индивидуально) производят перенос эмбрионов в полость матки. Процедура проводится при помощи гибкого катетера через цервикальный канал (канал шейки матки). Она безболезненна, поэтому проводится без обезболивания.
Количество переносимых эмбрионов определяется индивидуально и зависит от качества эмбрионов, возраста женщины, количества неудачных попыток ЭКО, сопутствующих заболеваний, предпочтений женщины и ее партнера.
Молодым женщинам (моложе 35 лет) в первом протоколе экстракорпорального оплодотворения, как правило, переносят один эмбрион. После 40 лет вероятность имплантации снижается, поэтому женщинам в этом возрастном периоде или пациенткам с неудачными предыдущими попытками экстракорпорального оплодотворения переносят два эмбриона. Это делается для повышения вероятности наступления беременности. Однако одновременно растет и вероятность многоплодной беременности.
СОХРАНЕНИЕ ЭМБРИОНОВ
Оставшиеся эмбрионы хорошего качества могут быть заморожены (криоконсервированы) и храниться длительное время. В дальнейшем, при неудаче данной попытки ЭКО или при желании семьи иметь еще ребенка, эмбрионы размораживаются и переносятся в полость матки, минуя этапы стимуляции и пункции яичников. Однако не все эмбрионы переживают процесс криоконсервации и продолжают развиваться после размораживания.
Шестой этап ЭКО: поддержка 2 фазы (лютеиновой, фазы желтого тела) в стимулированном цикле
В обычном естественном цикле после овуляции на месте фолликула образуется желтое тело. Оно вырабатывает прогестерон (гормон желтого тела), необходимый для наступления и дальнейшего прогрессирования беременности. Желтые тела, образовавшиеся в яичнике на месте пропунктированных фолликулов, считаются не совсем полноценными, поэтому после пункции фолликулов в протоколе ЭКО в обязательном порядке назначают препараты прогестерона.
Седьмой этап ЭКО: контроль результатов
Через двенадцать-четырнадцать дней после переноса эмбрионов, кровь или мочу женщины исследуют на содержание ХГЧ (хорионического гонадотропина человека). Это так называемый гормон беременности, который вырабатывается в хорионе – одном из слоев зародыша. Тест полоски для мочи не так чувствительны, как анализ крови.
ХГЧ в крови 5 Ед/л, но < 20 Ед/л – результат сомнительный. Анализ повторяют через 48 часов, чтобы убедиться, что концентрация гормона нарастает. Значение ХГЧ удваивается каждые 48 часов в течение первых 21 дня после переноса. Если повторное тестирование не показывает удвоение значения, то анализ делают в третий раз. Если значение не растет или снижается – беременность не наступила.
При положительном ХГЧ необходимо продолжить прием всех препаратов, назначенных врачом после переноса. Начиная с 21 дня после переноса эмбрионов, следует провести УЗИ малого таза – в это время уже можно увидеть плодное яйцо в матке, хотя сердцебиение плода пока может быть не видно. На пятой-шестой неделе беременности (считаем от первого дня последней менструации) виден желточный мешок, который обеспечивает эмбрион питанием до развития плаценты.
Тень плода и его сердцебиение на разных аппаратах УЗИ можно определить в разные сроки, чаще уже на пятой-шестой неделе беременности, иногда позже. Поэтому, если на раннем сроке не удалось отчетливо визуализировать сердцебиение плода, не надо отчаиваться, нужно повторить УЗИ через одну-две недели.
Ведение беременности после ЭКО
Течение беременности после ЭКО отличается от самостоятельно наступившей беременности большей частотой невынашивания (выкидыши, неразвивающиеся беременности), многоплодия, развития токсикоза, преждевременных родов. Хотя в большинстве случаев женщина наблюдается у врача акушера-гинеколога по обычному плану ведения беременности, ведение такой беременности требует более пристального внимания.
ЭКО не является показанием к родоразрешению путем Кесарева сечения, многие женщины рожают через естественные родовые пути. Решение принимается в зависимости от возраста пациентки, течения беременности, сопутствующих заболеваний.
Ведение беременности в клинике “Евромед”
Узнать стоимость программы ЭКО
ЭКО по полису ОМС
Памятка для пациентов
Что такое экстракорпоральное оплодотворение?
Экстракорпоральное оплодотворение (ЭКО) ― это один из методов лечения бесплодия. Оплодотворение яйцеклеток и ранние этапы развития эмбрионов в рамках ЭКО происходят вне организма мамы.
Что нужно сделать до вступления в программу ЭКО?
-
Первым делом нужно обратиться к репродуктологу. На первичный прием желательно взять с собой выписные справки после гинекологических операций (если были), выписки с протоколов ЭКО (если были), и подготовить результаты анализов на гормоны (ФСГ, ЛГ, АМГ, ТТГ) и спермограммы. На основании анамнеза (истории), гинекологического осмотра, УЗИ органов малого таза и первичного обследования доктор определит наличие возможных противопоказаний для процедуры ЭКО.
-
Затем вам и вашему партнеру нужно будет сдать анализы и пройти некоторые обследования. Что именно, почему и когда нужно будет сдавать, вам объяснит врач. Срок годности и объем необходимых анализов и обследований определены действующим Приказом Министерства здравоохранения №803н от 31.07.2020 «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению» и клиническими рекомендациями «Вспомогательные репродуктивные технологии и искусственная инсеминация».
Какие правила нужно соблюдать в период программы ЭКО?
-
Отказаться от активных занятий спортом и тяжелых физических нагрузок;
-
мужчине не посещать бани, сауны, солярий, не принимать горячие ванны за 5 дней до сдачи спермограммы;
-
избегать контакта с людьми, болеющими ОРВИ и другими легко передающимися инфекциями;
-
избегать людных мест;
-
по возможности избегать стрессовых и конфликтных ситуаций;
-
вести размеренный, спокойный образ жизни;
-
сбалансированно питаться;
-
больше гулять и заниматься тем, что приносит вам радость. Смотрите любимые фильмы, читайте книги, рисуйте, ищите новые хобби.
Этапы программы ЭКО
-
Стимуляция (индукция) суперовуляции с помощью препаратов.
-
Пункция фолликулов яичников.
-
Оплодотворение яйцеклеток методом ЭКО или ИКСИ.
-
Культивирование эмбрионов.
-
Перенос эмбрионов в полость матки.
Стимуляция суперовуляции
Стимуляция яичников проводится для того, чтобы в одном менструальном цикле созрело максимально возможное число яйцеклеток высокого качества. В процессе использования специальных препаратов в яичниках созревает большое число фолликулов, содержащих яйцеклетки. Еще этот процесс называют стимуляцией суперовуляции.
Как устроена стимуляция?
Для стимуляции суперовуляции женщине назначаются ежедневные инъекции гормональных препаратов. Они не только обеспечивают равномерный рост нескольких фолликулов, но и предупреждают преждевременный разрыв стенки фолликула и выход яйцеклетки из него в брюшную полость. Врач с помощью ультразвукового исследования следит за количеством и диаметром растущих фолликулов раз в несколько дней (индивидуально для каждой пациентки). Такой контроль необходим на протяжении всей гормональной терапии для корректировки дозы вводимых препаратов. Когда стимуляция подходит к концу, для финального созревания яйцеклеток женщине вводится препарат ― триггер овуляции. Это препарат, который способствует окончательному созреванию яйцеклеток.
Все гормональные препараты должны вводиться в строго определенное время. Неточное использование или невыполнение этого назначения может нарушить процесс созревания яйцеклеток и повлечь за собой невозможность продолжения лечебного цикла.
Когда начинается и сколько длится стимуляция яичников?
Наиболее часто используются два типа протокола:
-
Стимуляцию могут начать на 1–3-й день менструального цикла. Это так называемый короткий протокол.
-
Либо на 20-21-й день цикла. Это длинный протокол.
Продолжительность стимуляции зависит от выбранного врачом протокола и занимает в среднем около 10–17 дней.
Какие побочные эффекты могут быть от стимуляции?
На фоне стимуляции возможно появление неприятных симптомов: головные боли, вздутие и боли в животе, отечность. В целом это нормально, но о любых переменах в самочувствии обязательно нужно сообщить лечащему врачу.
Можно ли заниматься сексом в период стимуляции?
Половая жизнь на фоне стимуляции яичников не противопоказана.
Пункция фолликулов яичников
Забор созревших яйцеклеток называют пункцией фолликулов. Эта процедура проводится через 36 часов после введения триггера овуляции.
Как подготовиться к пункции?
В день пункции нужно приехать в клинику к назначенному времени вместе с партнером. Это необходимо, если используется его сперма, предварительно не замороженная. Женщине в течение 6 часов до проведения пункции необходимо воздержаться от приема пищи, воды и лекарственных препаратов. Это снизит риск вероятных побочных эффектов вмешательства. Партнеру за 3-4 дня до пункции следует отказаться от интимной жизни: в семенной жидкости тогда будет достаточно сперматозоидов. Его сперма понадобится для оплодотворения яйцеклетки. Важно соблюсти эти требования.
Как проходит пункция?
Пункция проводится под внутривенным наркозом. Для получения яйцеклеток хирург вводит специальную иглу во влагалище, а затем прокалывает стенки фолликулов. Игла закреплена на датчике УЗИ. Содержимое фолликулов попадает в иглу. Продолжительность процедуры зависит от количества фолликулов, которые необходимо пунктировать. В среднем она длится около 20–30 минут.
Что происходит после пункции?
После пункции вы будете под наблюдением врачей в течение 1,5–2 часов. Затем врач сообщит о результатах пункции и о том, сколько яйцеклеток удалось получить. Также назначаются препараты прогестерона для поддержки состояния эндометрия. Врач определяет предполагаемую дату переноса эмбрионов.
Какой режим нужно соблюдать после пункции?
После пункции запрещено заниматься сексом и делать физические упражнения. В первые сутки после процедуры нельзя управлять транспортными средствами и работать с техникой, требующей повышенного внимания.
Какие симптомы после пункции нормальны?
В течение пары дней после процедуры могут беспокоить незначительные тянущие боли внизу живота, а также мажущие кровянистые выделения из влагалища. Они обычно проходят сами в течение 1–2 суток и не требуют приема дополнительных препаратов, но при желании можно принять безрецептурные обезболивающие.
О каких симптомах после пункции нужно сообщить врачу?
Обязательно свяжитесь с репродуктологом, если:
-
появились боли и вздутие живота;
-
стала расти температура тела;
-
началась рвота, появилась тошнота;
-
возникла диарея;
-
появились проблемы с мочеиспусканием;
-
стали беспокоить обильные кровянистые выделения из влагалища.
Важно: если появились слабость и головокружение; были эпизоды потери сознания, а также возникли резкие боли внизу живота, отдающие в задний проход, то необходимо незамедлительно вызвать скорую помощь для госпитализации.
Оплодотворение яйцеклеток
Оплодотворение яйцеклеток проводят эмбриологи в день пункции. Специально подготовленную сперму добавляют в определенной концентрации к яйцеклеткам. Это классическая методика ЭКО. Есть еще вариант: вводят по одному сперматозоиду в цитоплазму каждой яйцеклетки. Это уже методика ИКСИ. Оценку наличия оплодотворения через 24 часа проводят и в случае классического ЭКО, и после ИКСИ.
Культивирование эмбрионов
Культивирование эмбрионов проводится в течение 3–6 дней. Они находятся в особой питательной среде в специальных инкубаторах, где поддерживаются необходимые параметры температуры и газового состава. В определенные промежутки времени эмбриологи по списку критериев оценивают развитие эмбрионов.
Перенос эмбрионов в полость матки
Перенос эмбрионов обычно выполняют на 5-е сутки после пункции фолликулов, так как именно на этой стадии развития возможно выбрать эмбрионы наилучшего качества. Иногда перенос может быть выполнен и на 2-4-е сутки после пункции.
Как проходит процедура переноса эмбрионов?
Процедура переноса эмбрионов проводится без обезболивания. Врач специальным мягким катетером через шейку матки вводит эмбрионы в ее полость под контролем УЗИ. Весь процесс занимает в среднем 5–10 минут.
Сразу после завершения процедуры необходимо в течение еще 5–10 минут полежать.
Сколько эмбрионов переносят в матку за один раз?
Вопрос о сроке проведения переноса и количестве переносимых эмбрионов решается индивидуально для каждой пациентки совместно с лечащим врачом и эмбриологом. Обычно к переносу рекомендуется не более двух эмбрионов.
Какой режим нужно соблюдать после переноса?
-
Не рекомендуется заниматься сексом в течение 14 дней после переноса. Дополнительно этот вопрос можно обсудить с репродуктологом.
-
Не нужно носить тяжелые вещи и заниматься спортом ― лучше не качать пресс, а также не прыгать и не бегать.
-
В первые пару дней лучше побольше лежать. Затем можно гулять и заниматься любимыми занятиями.
-
Нужно продолжать принимать препараты прогестерона и другие лекарства, рекомендованные врачом, до результатов анализа крови на уровень хорионического гонадотропина (ХГЧ).
Диагностика беременности
Через 14 дней после переноса в клинике проводят анализ крови на уровень гормона ― хорионического гонадотропина. Он покажет, наступила ли беременность.
Что делать, если беременность наступила?
Нужно соблюдать все назначения врача после переноса эмбрионов. Через 14 дней после анализа крови на ХГЧ надо сделать УЗИ органов малого таза. Оно необходимо для исключения внематочной беременности и для подтверждения того, что беременность развивается. Обычно к этому сроку появляется плодное яйцо в полости матки и сердцебиение у плода.
Что делать, если беременность не наступила?
Если по результатам анализа крови на ХГЧ или УЗИ беременности нет, нужно заказать обратный звонок от вашего репродуктолога. Вместе с врачом надо сразу обсудить дальнейшие действия. Всегда есть смысл вступать в новые протоколы ЭКО именно у нас: в «Скандинавии АВА-ПЕТЕР» один из самых высоких показателей результативности в России ― 55,2%. Не бойтесь пойти к психологу: переживать из-за неудачной попытки нормально, специалист поможет вам прожить этот этап. В «Скандинавии АВА-ПЕТЕР» есть профессионалы, которые специализируются на таких историях.
Этапы процедуры ЭКО
На этой странице Вы сможете подробно ознакомиться с полным циклом этапов ЭКО-процедуры, рекомендациями и советами по ее проведению для пациентов. Внимательно ознакомьтесь с полным перечнем информации до посещение репродуктолога, чтобы своевременно задать все оставшиеся у Вас вопросы до осуществления процедуры ЭКО.
ЭТАПЫ ЭКО: проведение процедуры
1. Ультразвуковой мониторинг фолликулогенеза
а) Под контролем УЗИ проводится стимуляция овуляции — происходит одномоментное созревание нескольких яйцеклеток (вместо одной, как в обычном менструальном цикле). Занимает, в среднем, 10-20 дней. По назначению врача подкожные или внутримышечные инъекции стимулирующих гормональных препаратов, доза которых подбирается индивидуально. Врач оценивает ответ яичников на вводимые дозы препаратов и при необходимости проводит корректировку дозы. Также оценивается состояние эндометрия.
б) В естественном цикле (без стимуляции овуляции) – отслеживается появление доминантного фолликула, скорость и синхронность роста в соответствии с днем менструального цикла и изменениями в эндометрии. Этап занимает 12-16 дней. Препараты, стимулирующие овуляцию, не назначаются.
2. Трансвагинальная пункция фолликулов
Это метод получения яйцеклеток, занимает обычно 10-20 минут. Эта манипуляция проводится под общим обезболиванием в операционной. Созревшие фолликулы пунктируют под ультразвуковым контролем специальной одноразовой иглой через стенку влагалища.
3. Эмбриологический этап
Проводится в стерильной эмбриологической лаборатории. Здесь происходит слияние половых клеток мужа и жены, затем в специальном инкубаторе развитие эмбрионов. Обычно культивирование эмбрионов занимает несколько суток до тех пор, пока они не достигнут необходимой стадии развития.
4. Перенос эмбрионов
Проводится в стерильных условиях также под ультразвуковым контролем и не требует анестезии. Обычно в полость матки переносят не более 3 эмбрионов.
5. сдачи ХГЧ на беременность
Самый томительный период после переноса эмбрионов — сдачи ХГЧ на беременность, который обычно проводят на 14 день после переноса эмбрионов. В течение этого времени назначаются препараты, которые поддерживают пока еще хрупкую беременность и помогают ей развиваться.
Подготовка к ЭКО
В день пункции
В день пункции Вам нельзя ни есть, ни пить с самого утра, разрешается легкий ужин накануне. В этот день не рекомендуется пользоваться парфюмерией или косметикой, пункция фолликулов проводится под общим (внутривенным) обезболиванием.
После того как будет проведена пункция и эмбриолог сообщит о получении яйцеклеток, Вашего супруга пригласят в специальную комнату для сдачи спермы. Он должен дождаться сообщения о том, что полученная сперма пригодна для дальнейшей эмбриологической работы и повторная её сдача не требуется.
После пункции Вы проведете 1 — 2 часа в палате. Врач расскажет о том, как прошла пункция, сколько яйцеклеток получено, какое качество спермы, даст дальнейшие рекомендации. Через некоторое время после пункции, когда Вы уже будете чувствовать себя удовлетворительно, можно будет пойти домой.
В этот день, после перенесенного наркоза, пациентам не рекомендуется водить машину самостоятельно, пить алкогольные напитки, вести половую жизнь. Дома после пункции лучше отдохнуть, полежать. В этот вечер у Вас может быть напряжение, болезненность внизу живота, незначительные кровянистые выделения из половых путей, в очень редких случаях возможно небольшое повышение температуры.
В день переноса
Перенос эмбрионов обычно проводится на 2-3-й день после пункции. Эта безболезненная процедура выполняется специальным очень тонким мягким катетером.
Вас проводят в палату для того, чтобы переодеться. Вам обязательно сообщат, сколько эмбрионов вам будут переносить и согласуют это число.
Цены на услуги
| Услуги отделения вспомогательных репродуктивных технологий (ЭКО) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Отделения
| Гинекологическое отделение № 1 |
| Гинекологическое отделение № 2 |
| Отделение анестезиологии, реаниматологии и интенсивной терапии |
| Центр охраны здоровья семьи и репродукции Дневной стационар №1 |
| Центр охраны здоровья семьи и репродукции Дневной стационар №2 |
| Центр охраны здоровья семьи и репродукции Дневной стационар №3 Отделение вспомогательных репродуктивных технологий |
| Отделение охраны репродуктивного здоровья |
| Отделение лучевой диагностики |
| Центр мужского репродуктивного здоровья |
| Клинико-диагностическая лаборатория |
Наши специалисты
06 ноября 2020 Время чтения: 8 мин.
ЭКО по полису ОМС
Как сэкономить 140 000 рублей на желании стать родителями
Пройти экстракорпоральное оплодотворение и зачать «ребенка в пробирке» — дорогое удовольствие для будущих родителей и обойдется минимум в 100 тысяч рублей. Однако мало кто знает, что процедуру экстракорпорального оплодотворения (ЭКО) максимальной стоимостью 140 000 рублей граждане России могут получить бесплатно, по полису обязательного медицинского страхования. Кто вправе воспользоваться услугой?

Основания для проведения ЭКО
Диагноз «бесплодие» ставится в том случае, если беременность у женщины не наступает через 12 месяцев активной половой жизни без предохранения. Основанием для проведения искусственного оплодотворения может быть и наличие диагноза, при котором естественное наступление беременности невозможно, например, из-за эндокринных или акушерско-гинекологических заболеваний. При диагнозе «бесплодие» пара имеет право обратиться за получением бесплатной услуги ЭКО по полису ОМС.
История вопроса
Термин ЭКО (экстракорпоральное оплодотворение) стал известен в 1977 году, когда в Англии была проведена первая подобная процедура. В результате на свет появилась Луиза Браун – первый ребенок из пробирки. Сейчас Луизе 42 года, у нее двое сыновей, появившихся на свет естественным образом. В России, точнее, СССР первым ЭКО-ребенком стала Алена Донцова, она родилась в 1986 году. За 42 года существования вспомогательных репродуктивных технологий на Земле появилось свыше 6 млн ЭКО-детей.
Есть ли противопоказания к проведению ЭКО по ОМС?
Если у женщины есть заболевания, при которых ЭКО и следующая за ним беременность невозможны или могут серьезно повлиять на здоровье матери, в ЭКО по ОМС откажут. Эти заболевания перечислены в Приказе Минздрава России от 31 июля 2020 г. N 803н «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению». Среди противопоказаний: туберкулез в активной форме, вирусный гепатит, ВИЧ, инфекции, передающиеся преимущественно половым путем, ряд психических заболеваний, онкология и др.
ВАЖНО:
Зрелый возраст пациентки по закону противопоказанием не является. Но если собственный запас яйцеклеток у женщины истощен, ей может понадобиться донорская – эта услуга платная.
Нужно ли быть замужем, чтобы стать ЭКО-матерью?
Претендовать на услугу могут и пары, не состоящие в официальном браке, и одинокие женщины. Последним придется оплатить услуги донора спермы. Наличие ребенка в семье, желающей пройти бесплатное ЭКО, также не препятствие. Так что, если один ребенок уже есть, а повторная желанная беременность никак не наступает, муж и жена могут обратиться за ЭКО по полису ОМС.
Как получить услугу?
Шаг 1. Обратиться к врачу в поликлинику (женскую консультацию) по месту жительства. Задача врача- обследовать пару и выявить причины бесплодия.
Шаг 2. Сдать анализы и пройти все необходимые исследования.
Шаг 3. Если по результатам обследования пара признана бесплодной, документы передаются в специальную региональную комиссию, которая занимается направлением на лечение с применением вспомогательных репродуктивных технологий.
Шаг 4. Каждая заявка рассматривается комиссией в 10-дневный срок. В случае положительного ответа выдается направление на экстракорпоральное оплодотворение в рамках ОМС и адреса клиник, где его можно провести. Клинику для ЭКО можно выбрать самостоятельно.
Шаг 5. Данные пациентки вносятся в реестр. Проверять, как продвигается очередь на процедуру в листе ожидания, можно на официальном сайте органа исполнительной власти в сфере здравоохранения (Минздрава, Комитета, Департамента) своего региона. Стоит знать, что вместо фамилии искать придется персональный шифр, который присваивается каждой женщине при внесении в лист ожидания. Так что данные абсолютно защищены и анонимны.
Шаг 6. Когда ваша очередь подойдет, и процедура будет сделана, важно следовать рекомендациям своего лечащего врача. При подтвержденной беременности встать на учет в своей женской консультации.
ВАЖНО:
Все исследования, как обязательные, так и дополнительные, по медицинским показаниям, проводятся бесплатно, по полису ОМС.
Что входит в ЭКО по ОМС?
Список бесплатных услуг постоянно пополняется. В 2019 году в него включили криоконсервацию эмбрионов, подсадку размороженных эмбрионов в матку и ИКСИ (инъекция сперматозоида). Между ЭКО и ИКСИ есть различия: в первом случае эмбрион оплодотворяется вне тела женщины, «в пробирке», во втором – сперматозоид подсаживают в яйцеклетку in vivo, то есть в теле женщины.
Также к бесплатным услугам относятся:
• стимуляция суперовуляции. Протоколы и препараты назначаются врачом и также бесплатны,
• мониторинг роста фолликулов,
• пункция (забор) яйцеклетки из фолликула,
• оплодотворение яйцеклетки (in vivo, in vitro) и культивирование эмбрионов,
• подсадка (перенос оплодотворенного эмбриона в матку).
Когда эмбрион окажется в матке, остается только ждать результата – заветных двух полосочек на тесте. «Лишние» эмбрионы можно заморозить, процедура их криоконсервации бесплатна, но вот за хранение или транспортировку придется доплатить.
В бесплатные услуги ЭКО по ОМС также не входят:
• донорские материалы,
• услуги суррогатной матери,
• генетическая диагностика эмбрионов перед подсадкой.
Сколько раз можно пройти процедуру ЭКО по ОМС?
Надо быть готовым к тому, что успехом заканчивается только 30-40% первых попыток. Если первая подсадка беременностью не завершилась, процедуру можно повторить, взяв соответствующее направление. Количество процедур не ограничено, но за год можно пройти только две бесплатные процедуры ЭКО со стимуляцией суперовуляции. Дело в том, что гормональная стимуляция сильно истощает организм женщины, и это ограничение призвано защитить будущую мать от возможных осложнений. Если же при повторных процедурах стимулировать яичники не нужно, количество попыток в год увеличивается до трех-четырех. Это возможно, например, при подсадке замороженных и сохраненных от прежних попыток ЭКО эмбрионов.
Помогла ли вам статья?
Если эта статья была вам полезна — поделитесь ею с друзьями, чтобы больше
людей научилось заботиться о своем здоровье.
- Распечатать
Экстракорпоральное оплодотворение — это непростая и долгая история, которая требует упорства и терпения как от будущих родителей, так и от врачей. Стопроцентной гарантии, что первая попытка будет успешной, нет. Но пытаться, безусловно, стоит, и у вас обязательно получится.
ЭКО проходит поэтапно, согласно стандартному и четкому плану, в строгой последовательности. На каждом этапе состояние здоровья женщины контролируется для исключения случайной ошибки или сбоя, способного поставить под угрозу успех всего протокола.
Подтверждение бесплодия: диагностика
Диагноз «бесплодие» устанавливается, если зачатие не происходит в течение как минимум года при условии регулярной половой жизни без применения контрацептивов. Для женщин старше 35 лет этот срок уменьшается до полугода.
Если в указанные сроки желанная беременность не наступает, нужно обратиться к врачу-репродуктологу. Существует несколько вспомогательных репродуктивных технологий (ВРТ), помогающих преодолеть бесплодие. Возможно, это будут более щадящие и простые, но значительно менее эффективные методы. Необязательно ЭКО.
Причин бесплодия много, причем проблемы могут быть как у женщин, так и у мужчин.
Причины женского бесплодия
- аномалии развития и болезни матки: миома, эндометриоз;
- двусторонняя непроходимость маточных труб;
- патологии шейки матки: стеноз цервикального канала, цервицит;
- отсутствие овуляции при синдроме истощения и поликистозе яичников;
- повышенный уровень пролактина;
- опухоли гипофиза;
- гормональная дисфункция с сопутствующими расстройствами менструального цикла (аменорея, олигоменорея);
- туберкулез репродуктивных органов;
- спайки в малом тазу;
- аутоиммунные заболевания, наличие антиспермальных антител;
- психосексуальные расстройства;
- отрицательный посткоитальный тест;
- сочетанное бесплодие, обусловленное женским и мужским фактором.
Иногда встречается идиопатическое бесплодие (или неясного генеза), причину которого установить не удается.
Причины мужского бесплодия
- врожденные пороки яичек: гипогонадизм, крипторхизм;
- травматические повреждения;
- перенесенные инфекции, интоксикации, облучение, переохлаждение;
- варикоцеле;
- импотенция, неполноценная сперма, нарушение эякуляции.
У женщин основным показанием для проведения процедуры ЭКО является трубный фактор, когда маточные трубы отсутствуют, частично или полностью непроходимы. Без ЭКО не обойтись при продолжительной и безуспешной терапии эндометриоза, поликистозе яичников и некоторых других тяжелых патологиях женской репродуктивной системы.
ЭКО может проводиться при азооспермии, когда в семенной жидкости сперматозоидов совсем нет либо их качество неудовлетворительное. Однако при незначительном количестве, низкой подвижности и плохой морфологии сперматозоидов проблему можно решить консервативно. Если же результата нет либо на него не приходится рассчитывать изначально, делают искусственное оплодотворение.
Показаниями для ЭКО при мужском бесплодии могут быть ретроградная эякуляция, импотенция, не поддающаяся лечению другими методами, высокие генетические риски и непроходимость семявыводящих путей.
Экстракорпоральное оплодотворение не рекомендовано при наличии противопоказаний к беременности из-за невозможности успешного вынашивания ребенка.
1 этап программы: как происходит подготовка к ЭКО
Нужно скорректировать рацион, добавив в него больше белка и овощей, отказаться от спиртного. Желательно избегать чрезмерных физических нагрузок, но дозированные нагрузки очень полезны.
Оба партнера должны пройти обследование и сдать анализы, чтобы убедиться в возможности проведения ЭКО. На основании полученных данных определяется план лечения. При необходимости пролечиваются ЗППП (заболевания, передающиеся половым путем), налаживается гормональный фон, корректируются нарушения сперматогенеза.
Дальнейший порядок ЭКО выглядит так:
- Стимуляция суперовуляции.
- Пункция фолликулов.
- Оплодотворение яйцеклеток в пробирке.
- Культивирование эмбрионов до их превращения в бластоцисты (чаще на 5 день после получения ооцитов).
- Перенос эмбриона в матку.
- Гормональная поддержка лютеиновой фазы после переноса эмбриона.
- Анализ на хорионический гонадотропин человека (ХГЧ), уровень которого начинает расти примерно на 10-й день после подсадки эмбрионов в полость матки.
- УЗИ органов малого таза для оценки развития беременности.
Анализы для женщин
Сдача анализов и посещение узких специалистов — обязательные этапы проведения ЭКО. Перечень исследований, которые входят в обследование, утвержден приказом Министерства здравоохранения.
| Исследования, консультации | Виды | Сроки годности (если есть) |
| Анализы крови |
Общий + на тромбоциты Биохимия Коагулограмма (кровь на свертываемость) |
Месяц |
|
Кровь на сифилис Кровь на ВИЧ Кровь на гепатит |
3 месяца | |
|
Цитомегаловирус Токсоплазмоз Герпес Кровь на гормоны ФСГ, АМГ |
Полгода | |
|
Группа и резус-фактор Антитела к краснухе (при их отсутствии необходима прививка) |
||
|
Кровь на гормоны: лютеинизирующий (ЛГ), пролактин Свободный тироксин Т4 Anti-TPO |
Год | |
| Анализы мочи | Общий | Месяц |
| Мазки из влагалища; цервикального канала |
На онкоцитологию Гонорея ДНК HSV I и II типа (кач.) ДНК CMV (кач.) |
Год |
|
На флору Степень чистоты влагалища |
Месяц | |
|
Хламидиоз (Chlamydia trachomatis) Микоплазмоз (Mycoplasma genitalium) Трихомоноз |
3 месяца | |
| Инструментальные исследования |
Флюорография ЭКГ УЗИ молочных желез УЗИ щитовидной железы Маммография для женщин после 40 лет |
Год |
| УЗИ органов малого таза трансвагинально | 2 недели | |
| Консультации |
Онколог-маммолог (при неблагоприятных результатах маммографии) Эндокринолог (при наличии показаний) Генетик если были случаи генетических болезней в семье) |
Анализы для мужчин
Мужчинам достаточно проконсультироваться с андрологом и сдать несколько анализов:
- кровь на ВИЧ, гепатиты В и С, сифилис;
- спермограмму;
- мазок на ЗППП.
С учетом полученных данных врач может назначить дополнительные исследования.
Этап 2: стимуляция суперовуляции
Метод стимуляции яичников используется с целью получения нескольких яйцеклеток, число которых зависит, в первую очередь, от возраста женщины. Обычно требуется 10–20 яйцеклеток, подходящих для оплодотворения.
Такое количество нужно для повышения вероятности зачатия с одной попытки ЭКО, поскольку не все яйцеклетки могут быть нужного качества. Некоторые из них могут не оплодотвориться, а эмбрион остановиться в развитии.
Стимуляция яичников осуществляется (преимущественно) с помощью уколов гонадотропинов, способствующих созреванию не одной яйцеклетки, как при естественном цикле, а сразу нескольких.
Длительность процесса овариальной стимуляции зависит от выбранного протокола. Их более 15, конкретная методика подбирается индивидуально. Опишем схематично 2 базовых протокола: длинный и короткий.
Длинный протокол
Длинный протокол по времени занимает 3 недели, что на 1 неделю больше короткого протокола. В течение первых 7-10 дней проводится частичная блокада гипофиза и подавление выработки ФСГ и ЛГ.
Это так называемая регулирующая фаза. Женщине вводят препараты агонисты гонадотропин-рилизинг гормона ГнРГ:
- Бусерелин;
- Лейпрорелин;
- Трипторелин.
Через полторы-две недели проводят УЗИ яичников и берут кровь на эстрадиол. В яичниках не должно быть фолликулов больше 10 мм в диаметре, а концентрация эстрадиола не должна превышать 50 пг/мл.
На 2–7 день цикла приступают к стимуляции роста фолликулов путем введения фолликулостимулирующего гормона. Курс агонистов ГнРГ между тем продолжается, в редких случаях их дозировка уменьшается.
Стимуляция длится порядка 10 дней, и за это время УЗИ делают 1-2 раза. Ее можно считать успешной, если:
- Средний диаметр отдельно взятых 3-х фолликулов больше 17 мм.
- Уровень эстрадиола достаточно высокий.
Короткий протокол
Короткий протокол отличается от длинного отсутствием регулирующей фазы, за счет чего его продолжительность сокращается на 2 недели. Иногда время ЭКО совпадает с естественным циклом, но не обязательно.
На 1-2 день месячного цикла делают УЗИ для подтверждения наличия условий для овариальной стимуляции. Женщина получает препараты фолликулостимулирующего гормона, по показаниям – агонистов ГнРГ, как правило, в форме назального спрея.Контрольное УЗИ проводится 1 раз в 4-5 дней, анализы на гормоны – только по необходимости.
Показателем успешно проведенной стимуляции является средний диаметр фолликулов больше 17 мм.
Завершается фаза стимуляции в обоих протоколах «запуском» фолликулов для их окончательного созревания. С этой целью женщине вводится так называемый «триггер овуляции» за 36 часов до забора яйцеклеток.
Этап 3: пункция фолликулов
Процедура проводится под общей анестезией и УЗ-контролем. Специальной тонкой иглой гинеколог берет фолликулярную жидкость с ооцитами для передачи эмбриологу. Последний выделяет яйцеклетки, чтобы оплодотворить их.
Чем больше ооцитов удастся получить в ходе пункции, тем лучше. Созревшие и неиспользованные в текущем протоколе яйцеклетки можно заморозить и применить в будущем, если первая попытка окажется неудачной.
Манипуляция пункции фолликулов занимает, в среднем, 10–15 минут. Никаких разрезов не производится, к тому же, благодаря УЗ-контролю, риск повреждения мягких тканей, нервов и сосудов снижается.
Этап 4: оплодотворение яйцеклеток в пробирке
Эякулят, предназначенный для оплодотворения, проходит очистку, затем его помещают в пробирку с ооцитами — специальный инкубатор с влажным и теплым питательным субстратом. Именно здесь происходит оплодотворение.
Собственно, именно так и проходит процесс ЭКО: яйцеклетка оплодотворяется вне организма матери.
Существует еще 2 варианта оплодотворения: вышеописанное классическое ЭКО и ИКСИ (микроманипуляция, обеспечивающая проникновение сперматозоида в яйцеклетку).
В первом варианте врач выбирает наиболее жизнеспособный сперматозоид и вводит его в цитоплазму ооцита.
Этап 5: культивирование эмбрионов
Эмбриолог наблюдает за эмбрионами с первого дня, определив количество оплодотворенных ооцитов. Важно отследить, какой из них самый перспективный и развивается лучше всех. У некоторых развитие может замедляться или останавливаться.
Этап 6: описание процедуры переноса эмбриона при ЭКО
Эмбрионы переносятся в полость матки через 3–5 дней после оплодотворения посредством катетера через шеечный канал. Процедуру нельзя назвать приятной, но и боли она не вызывает, поэтому выполняется без анестезии.
В процессе переноса участвуют эмбриолог и репродуктолог. Саму подсадку делает последний, вводя гибкий катетер, больше похожий на шприц с тонкой трубкой на конце, в матку женщины.
Процедура очень короткая: она длится 5–10 минут и проводится под контролем УЗИ-аппарата. Но сам эмбрион на сонографии не просматривается: виден лишь катетер и пузырек, наполненный жидкостью с эмбрионом.
Число подсаживаемых в матку эмбрионов не превышает двух. И этот вопрос решают родители совместно с врачом. С одной стороны, чем больше эмбрионов подсадить, тем выше шанс забеременеть, но с другой —повышается вероятность зачатия двойни и тройни. А это намного усложняет течение беременности и может быть опасным для детей.
Пройдя ЭКО от начала до конца, женщина с волнением начинает ждать результатов. Это самый сложный в психологическом плане период, ведь предсказать 100% успех невозможно. Но он длится всего несколько дней, по завершении которых беременность либо подтверждается, либо нет. Ясность вносит анализ крови на ХГЧ, который вырабатывается только клетками эмбриона.
Этап 7: гормональная поддержка после ЭКО
В норме на месте лопнувшего фолликула образуется желтое тело, продуцирующее прогестерон — гормон, необходимый для зачатия и развития беременности. Но иногда эта временная железа не образуется либо формируется неполноценной. Вот почему пациенткам дополнительно вводится прогестерон. В отдельных случаях, при наличии медицинских показаний, прогестерон вводится в сочетании с эстрогеном.
На 9–12 день после внедрения эмбриона в матку начинается мониторинг уровня ХГЧ в кровяном русле. При прогрессировании беременности он резко возрастает.
Спустя 3 недели после переноса эмбрионов в полость матки проводится УЗИ органов малого таза для подтверждения нахождения в матке плодного яйца. Еще через неделю фиксируется сердцебиение зародыша и изучается место прикрепления плаценты.
Вопрос-ответ
Как происходит процедура ЭКО по новым технологиям?
Благодаря новым методикам стало возможным проведение ЭКО с минимальной стимуляцией овуляции, предварительное изучение генома эмбриона для исключения врожденных пороков и генетически обусловленные болезней. Набирает популярность суррогатное материнство, подсадка криоконсервированных эмбрионовв полость матки. Создаются банки донорской спермы и ооцитов для процедуры экстракорпорального оплодотворения.
Сколько стоит процедура? Кто оплачивает?
Получить квоту на ЭКО может любая женщина, имеющая российское гражданство, если ей или партнеру поставлен диагноз бесплодия. При отсутствии партнера оплодотворение проводится донорской спермой.
Сделать ЭКО по полису не удастся при наличии медицинских противопоказаний к беременности и родам.
Бесплатно предоставляется только базовая программа ЭКО, предполагающая стимуляцию овуляции. Протоколы с применением донорских ооцитов и эмбрионов, суррогатное материнство предоставляются только платно. Программы без стимуляции, вне зависимости от причин, также проводятся только на платной основе. Стоимость ЭКО можно уточнить на консультации в нашем центре.
Перечень бесплатных услуг постоянно расширяется. С 2019 г. в него включены:
- криоконсервация эмбрионов;
- перенос размороженных эмбрионов в полость матки;
- ИКСИ.
Замораживание «лишних» эмбрионов проводится бесплатно, но за их хранение придется доплатить. Стоимость хранения надо уточнять у лечащего врача.
Как часто бывают неудачные попытки?
Вероятность зачатия с первого раза составляет не более 40%, то есть чуть больше трети женщин, решившихся на ЭКО, получают желаемый результат. Однако неудачный первый раз — еще не финал, и беременность все-таки наступает со второй или третьей попытки. В очень редких случаях ЭКО проводится больше трех раз.
Результативность ЭКО выше у женщин младше 35 лет, разница в сравнении со старшими пациентками достигает 15% и больше. Это объясняется снижением фертильности с возрастом, особенно после 38 лет. У женщин созревает все меньше яйцеклеток и ухудшается их качество, что часто приводит к появлению генетически нездоровых эмбрионов. Возраст мужчины тоже имеет значение, но его роль в экстракорпоральном оплодотворении не настолько значима.
Таким образом, старший репродуктивный возраст женщины – это неблагоприятный фактор, который оказывает влияние на снижение эффективности терапии бесплодия.
Каковы противопоказания к процедуре ЭКО?
Противопоказаниями к ЭКО служат заболевания и состояния, при которых беременность и родоразрешение представляют опасность для жизни женщины и ребенка. К ним относятся:
- пороки сердца, почечная и печеночная недостаточность, болезнь Крона и другие соматические болезни, протекающие в тяжелых формах;
- врожденные аномалии либо приобретенные деформации матки, препятствующие имплантации эмбриона или вынашиванию плода;
- новообразования в яичниках;
- доброкачественные неоплазии матки, требующие хирургической операции;
- все виды злокачественных опухолей, в т. ч. в анамнезе;
- инфекционно-воспалительные процессы и патологии в острой стадии, независимо от локализации.
У мужчин противопоказаний к проведению ЭКО нет.
Сколько по времени делают ЭКО?
25–45 дней, если не считать подготовительный этап с обследованием. В этот период входят процедуры от стимуляции овуляции до подтверждения либо опровержения наступления беременности.
Сколько длится ЭКО в конкретном случае, зависит от протокола (длинный, короткий). Диагностика занимает в среднем около 2,5 месяцев.
Наши услуги
Успех ЭКО зависит от двух основных условий:
- возраста и здоровья будущих родителей;
- опыта врачей и возможностей клиники.
Гарантией рождения здорового ребенка является получение полноценных половых клеток от обоих партнеров. Для этого требуется долгое (до 120 часов!) «выращивание» эмбрионов, пока они не достигнут стадии бластоцисты. Возможно, потребуется хетчинг.
Кроме этого, желательно провести преимплантационную генетическую диагностику, при необходимости заморозить яйцеклетки или эмбрионы. Чтобы все это осуществить, нужны высококлассные специалисты и инновационное оборудование.
В клинике ЭКО «Линия жизни» есть все необходимое для вспомогательных репродуктивных технологий, включая банк донорских клеток и собственный криобанк. Чем больше возможностей у клиники, тем больше шансов забеременеть у женщин.
Число успешных попыток ЭКО в нашем центре почти на 10% выше, чем в целом по России. Добиться высоких показателей удалось благодаря врачам, в совершенстве владеющим современными методами ВРТ и регулярно повышающим квалификацию, и, конечно, собственной эмбриологической лаборатории, где и происходит волшебство зарождения новой жизни.
